دیسک کمر از تشخیص تا درمان
دیسک کمر و راههای درمان آن
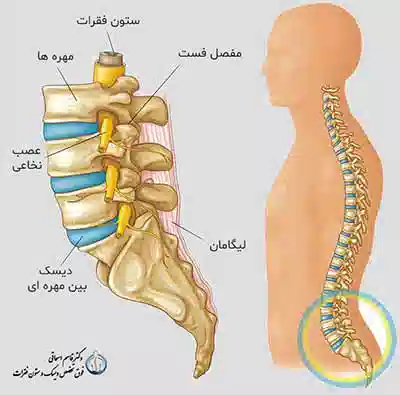
شکل 1- ساختمان ستون مهره ها شامل دیسک کمر ، اعصاب بین مهره ای
تنه مهره های کمر را نشان می دهد
دیسک کمر چیست؟
دیسک کمر یک وضعیت پزشکی است که در آن دیسکهای موجود بین استخوانهای کمربند آسیب میبینند. این وضعیت شامل شکست یا ترک دیسک است و ممکن است به علت فعالیتهای سنگین، صعود و نزول پیاده و آسیبهای دیگر اتفاق بیفتد. علایم شامل درد شدید، عوارض عصبی و محدودیت حرکت است. درمان ممکن است شامل استراحت، فیزیوتراپی و در صورت لزوم، جراحی باشد.
وقتی دیسک کمر آسیب میبیند، ماده داخلی آن ممکن است از طریق یک شکست یا ترک خارج شود، که به عنوان تریشه دیسک شناخته میشود. این ممکن است به دلیل فعالیتهای سنگین، صعود و نزول پیاده، جابجایی نادرست، ضربه یا آسیبهای دیگر اتفاق بیفتد.
علایم دیسک کمر میتواند شامل درد شدید در ناحیه پشت، سرفه، عوارض عصبی مانند درد، محدودیت حرکت و ضعف عضلات باشد.
درمان دیسک کمر ممکن است شامل استراحت، فیزیوتراپی، تجویز داروها برای کاهش التهاب و درد، درمانهای تسکیندهنده، تزریقات استروئیدی، و در صورت نیاز، جراحی باشد.
بیماری یا پارگی دیسک کمر در چه سنی دیده می شود ؟
بیماری دیسک کمر ، بیماری افراد میان سال است ، یعنی شایع ترین سن ابتلا به دیسک کمر دهه سوم و چهارم ( بین 30 تا 40 سالگی ) است. در بسیاری از موارد ، بیمار درد کمر یا اندام تحتانی را ماهها یا حتی سالها دارد و معمولا با دارو بهبود نسبی پیدا می کند. در یکی از این حملات درد کمر بسیار شدید میشود و دیگر به درمانهای طبی پاسخ نمیدهد.
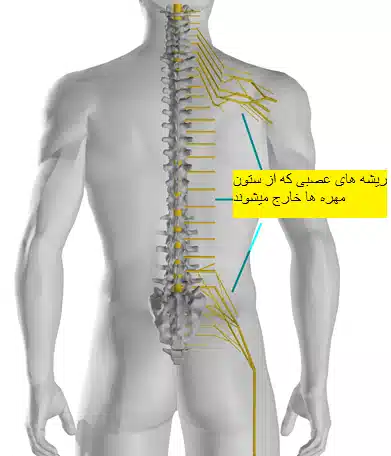
شکل 2- ریشه های عصبی را نشان میدهد که از سوراخ های ستون فقرات خارج می شوند
و در باسن عصب سیاتیک را تشکیل می دهند
کار دیسک کمر چیست ؟
۱- باعث می شود که ما به جلو و عقب و چپ و راست بتوانیم خم شویم و بچرخیم در واقع دیسک یک بلبرینگ زنده است.
۲- مانند کمک فنر ضربه های وارد شده به ستون فقرات را می گیرد ، بنابرین ما یکنواخت راه می رویم.
۳- هنگام بلند کردن اجسام سنگین ، به دیسک که ساختمانی قابل فشرده شدن هست فشار وارد می شود ، در نتیجه مهره ها که قابل فشرده شدن نیستند از شکستگی محافظت می شوند.
۴- هر دیسک مانند اهرم های کوچکی در حرکات ستون فقرات عمل می کند و باعث می شود که ما بتوانیم اجسام سنگین را بلند کنیم.
دیسک از چند قسمت درست شده است ؟
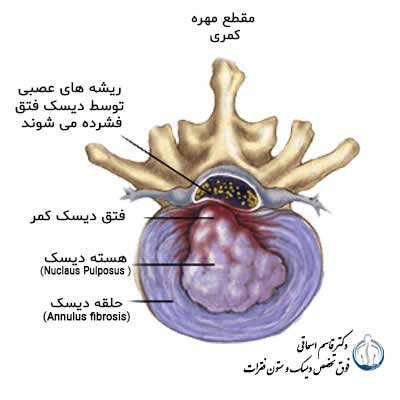
دیسک از دو قسمت درست شده است. یکی حلقه دیسک که آنولوس فیبروزوس annulus fibrosus و دیگری هسته دیسک که نوکلئوس پولپوزوس Nucleus Pulposus نامیده می شود.
حلقه دیسک از چندین لایه بهم تنیده کلاژندرست شده است .(( مانند تایر ماشین ))
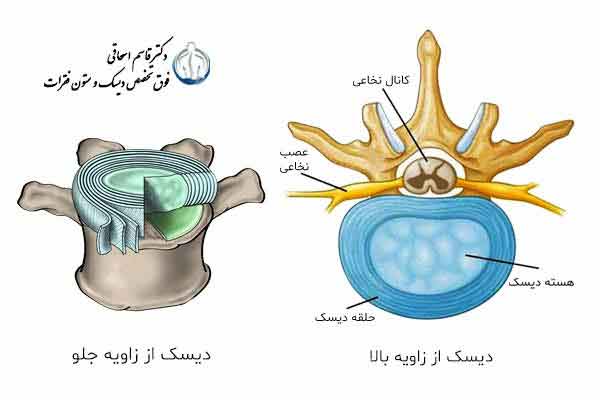
شکل 3- دیسک ازدو قسمت هسته دیسک و حلقه دیسک درست شده است .
هسته دیسک خاصیت ژلاتینی دارد و حلقه دیسک مانند پیاز 16 لایه بهم تنیده دارد.
در پشت دیسک سوراخ بین مهره ای و ریشه های عصبی قرار دارد.
دیسک کمر کجاست؟
دیسک ها در واقع بلبرینگهای زنده هستند که در بین مهره های ما قرار گرفتند ، و باعث می شوند که ما به طرف جلو و عقب و طرفین خم شویم یا بتوانیم بچرخیم. در واقع دیسک کمر فاصله بین مهره ها هستند. از لحاظ جنس و نوع ، دیسک یک نوع غضروف است. از لحاظ ساختمانی دیسک از یک حلقه و هسته درست شده است ، درست مانند تایر ماشین که دارای یک لاستیک پر از باد و یک لاستیک دیگر که در پیرامون آن قرار گرفته است. بنابراین در کمر ما که ۵ مهره دارد که پنج عدد دیسک در بین آنها قرار گرفته است.
تشخیص دیسک کمر
دیسک کمر در همه افراد وجود دارد ، ولی منظور مردم از اینکه دیسک کمر دارم یعنی دیسک کمرشان پاره یا معیوب است. تشخیص بیماری دیسک کمر به چندین طریقه صورت می گیرد: مهم ترین آن ها شرح حال بیمار است. در بیماری دیسک کمر معمولاً یک درد شدیدی ناگهان در کمر یا در پشت پای بیمار ظاهر می شود. معمولاً یک طرفه است و گاهی می تواند دو طرفه هم باشد. ممکن است بیمار سابقه کمردرد های مبهمی را در گذشته داشته باشد ، اما به ناگهان دچار یک کمردرد یا پا درد بسیار شدید می شود. درد دیسک کمر معمولاً در مسیر عصب سیاتیکاست. یعنی دردی است که از کمر شروع می شود و به داخل لگن و به پشت ران و سپس پشت ساق پا انتشار پیدا می کند. دومین راه تشخیص درد دیسک کمر انجام معاینه بیمار است. پزشک در هنگام معاینه بیمار با بالا آوردن پای بیمار باعث درد و یا تشدید درد بیمار می شود. در نهایت برای اثبات تشخیص پارگی یا بیماری دیسک کمر می توانیم از ام آر آی استفاده کنیم، که دیسک کمر را کاملا نشان می دهد و همچنین نوع بیماری دیسک میزان و پارگی آن، و همچنین محل بیرون زدگی دیسک کمر را نشان می دهد. علاوه بر این می توان از انجام نوار عصب و عضله نیز برای اثبات پارگی دیسک کمر و تشخیص درد دیسک کمر کمک گرفت.
علائم بیماری دیسک کمر چیست ؟
علائم بیماری دیسک کمر به چند دسته تقسیم می شود. 1- کمر درد 2- درد اندام های تحتانی است که اصطلاحاً درد سیاتیکی نامیده می شود 3- علائم عصبی حسی مانند گزگز و سوزش و خواب رفتن کل اندام ها ی تحتانی یا بی حسی در قسمتی از اندامهای تحتانی 4- اختلالات حرکتی مانند ضعیف شدن عضله ها ی اندام تحتانی 5- سندروم دم اسب که تمام اندامهای تحتانی از کار افتاده و فرد دچار بی اختیاری یا عدم توانایی در ادرار کردن می شود.
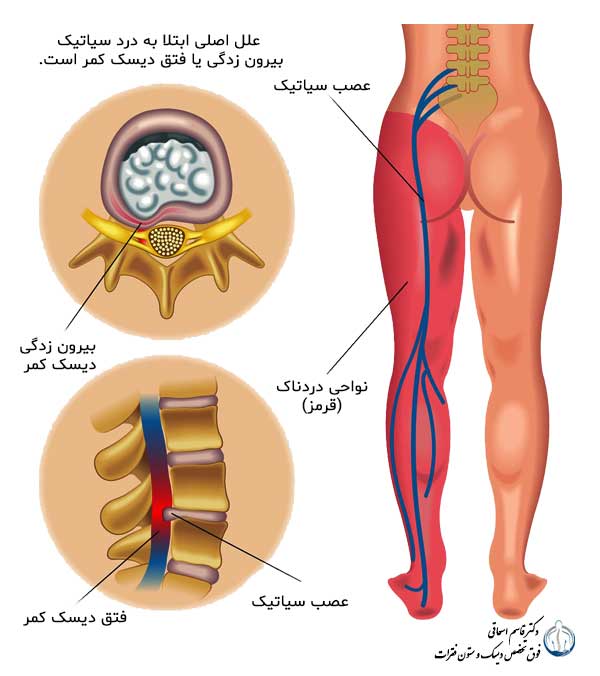
شکل 5- درد در مسیر عصب سیاتیک را نشان می دهد.
درد سیاتیکی از پشت باسن به پشت ران و پشت ساق پا تیر می کشد.
فتق دیسک بین مهره ای L4-L5 و L5-S1 باعث درد سیاتیک می شود.
شایع ترین علائم دیسک کمر
شایع ترین علائم دیسک کمر عبارتند از کمر درد و دردی که از کمر به اندام های تحتانی که اصطلاحا درد سیاتیک نامیده می شود. این درد از داخل کمر به پشت باسن و سپس پشت ران تیر می کشد سپس از آنجا به پشت ساق پا می رود. دیسک های کمر خفیف معمولا به صورت درد های دائمی نیستند. بلکه بیمار مدتی درد دارد و مدتی خوب است. درد کمر ممکن است همراه با درد سیاتیک باشد یا گاهی فقط بیمار درد کمر دارد و در بعضی از بیماران فرد فقط درد اندام تحتانی دارد ، بدون اینکه سابقه کمر درد داشته باشد .
بنابراین شایع ترین علایم دیسک کمر به طور خلاصه شامل : درد کمر و درد سیاتیک است . درد سیاتیک را در اصطلاح پزشکی درد تیر کشنده یا رادیکولر هم می گویند.
دیسک کمر و بی حسی پا
دیسک کمر می تواند موجب بی حسی پا شود. علاوه بر آن دیسک کمر میتواند باعث اختلال در حرکت پا شود. یعنی پای انسان را ضعیف کند و به این ترتیب که هر ریشه عصبی دو قسمت دارد یکی قسمت حسی و دیگری قسمت حرکتی ، اگر فشار به قسمت حسی بیاید باعث اختلال در حس پای انسان می شود و اگر فشار بر روی قسمت حرکتی باشد باعث ضعف عضلانی می شود. معمولاً وقتی که بیمار دچار ضعف عضلانی می شود ، حس بیمار نیز کم شده است. اختلال در حس یا حرکت اندام های تحتانی که در اصطلاح پزشکی پا نامیده می شود می تواند نشانه فشار شدید و جدی بر روی ریشه عصبی باشد و ممکن است بیمار نیاز به عمل جراحی داشته باشد.
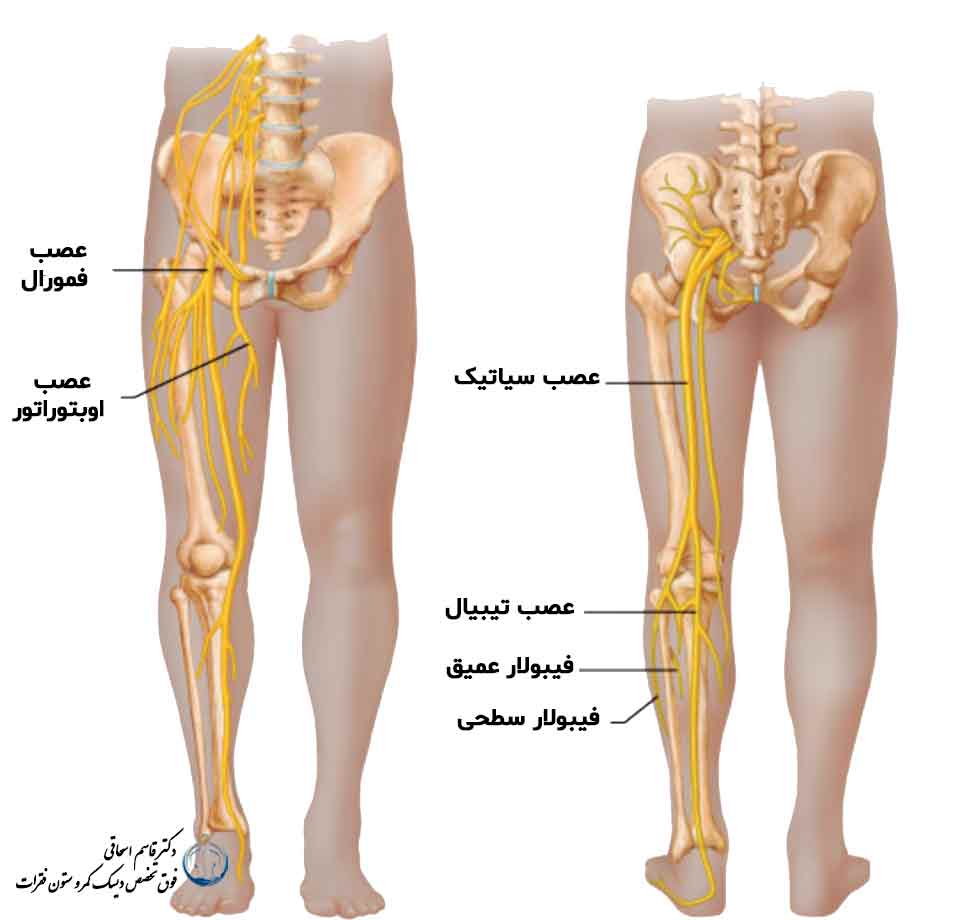
عصب اوبتوراتور ، عصب فمورال و عصب سیاتیک
علائم دیسک کمر در پا چیست ؟
بسیاری از مردم فکر می کنند کسی که دچار دیسک کمر است چرا باید درد اندام تحتانی(در اصطلاح عامه درد پا داشته باشد؟) ولی حقیقت این است که اعصابی که باعث حرکت اندام های تحتانی ( پاهای ) ما می شوند در واقع از کمر ما منشا می گیرند و وارد اندام های تحتانی ( پاهای ) ما می شوند و باعث ایجاد علائم دیسک کمر در پا می گردد. در اندام تحتانی ( پای انسان ) سه عصب وارد می شود که منشا آنها از ریشه های عصبی است که از کمر منشا می گیرند. این سه عصب شمال عصب اوبتوراتور ، عصب فمورال وعصب سیاتیک. چون عصب سیاتیک از ریشه های عصبی چهارم و پنجم ( L4 و L5 ) منشا می گیرد و دیسک ( L4 - L5 ) شایع ترین دیسکی است که خراب می شود درد سیاتیکی شایع ترین درد در مسیر بقیه اعصاب است. درد سیاتیکی دردی است که از کمر شروع و به پشت باسن و سپس به پشت ران و پشت یا قسمت خارجی ساق پا تیر می کشد.
دیسک های L2 - L3 ریشه عصبی L3 را تحت فشار قرار میدهد و درد آن در مسیر عصب فمورال است یعنی دردی است که از کمر به جلوی ران تا زانو تیر می کشد.
دیسک L1 - L2 ریشه دوم کمری را تحت فشار قرار میدهد و باعث درد در مسیر عصب اوبتوراتور می شود . یعنی دردی که در مسیر داخل ران تیر می کشد.
انواع بیماری دیسک کمر چیست ؟
دیسک کمر یک کلمه عام است ، بیماری دیسک کمر شامل یک طیف از انواع متفاوتی از بیماریها می تواند باشد. به هر حال هر دیسکی که از لحاظ ساختمانی و از لحاظ عملکرد با دیسک طبیعی انسان متفاوت باشد بیماری دیسک کمر نامیده میشود.بیماری دیسک کمر انواع گوناگونی دارد که می توانید با بیماری دیسک کمر به صورت کامل آشنا شوید.
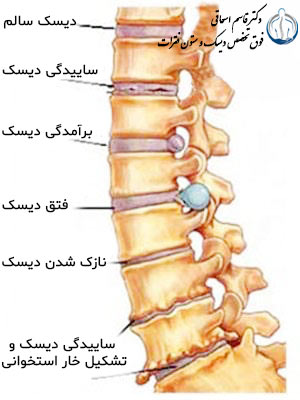
شکل6- انواع بیماری دیسک شامل ساییدگی یا دژنراسیون دیسک،
برجستگی دیسک (Disc bulging )فتق یا پارگی دیسک کمری (Herniated disc )
کاهش ارتفاع دیسکی و پیدایش زواید استخوانی را نشان می دهد.
پارگی دیسک کمر چگونه اتفاق می افتد ؟
دیسک کمر در اثر حرکت های متناوبی که در بدن انسان به وجود می آید و به تدریج فرسوده می شود زیرا به طور متوسط کمر انسان در هر روز هشت هزار بار حرکت می کند و همین باعث به وجود آمدن ترک های ظریف در داخل دیسک می شود. معمولاً در بدن انسان ترکهای دیسک همیشه بوجود می آید و بتدریج جوش می خورد. می توان گفت که دیسک خاصیت خود ترمیمی دارد. معمولا ترک های کوچک دیسک علامتی ایجاد نمی کنند. اما در بعضی از افراد که زمینههای ژنتیکی دارند ، این ترک های کوچک ، جوش نمی خورند و بزرگتر شده و گاهی به هم می پیوندند و باعث ایجاد یک شکاف بزرگ در حلقه دیسک می شود. همانطور که در عکس پارگی دیسک کمر ملاحظه می فرمائید ، در یک حرکت ناگهانی هسته دیسک این شکاف را گشاد تر کرده و از مرکز دیسک وارد شکاف ایجاد شده می شود به این ترتیب فرد دچارپارگی دیسک کمر یا فتق دیسک کمر می شود. بنابراین بیماری های دیسک کمر یک بیماری مکانیکی است که در اثر حرکت ایجاد می شود و علائم آن نیز مکانیکی است یعنی با حرکت کمر درد بیشتر می شود.
شکل 4- دیسک پاره شده که باعث فشار به ربشه عصبی می شود
درمان دیسک کمر
یکی از راه های درمان دیسک کمر می توانیم در مرحله اول از داروهای ضد التهاب که در ایران اصطلاحاً مسکن نامیده می شود ، استفاده کنیم. این داروها باعث کاهش ورم اطراف ریشه عصبی می شوند ودر نهایت باعث بهبود بیماری می شود. یکی دیگر از راه های درمان دیسک کمر، استفاده از فیزیوتراپیاست که در آن با گرم کردن و دادن ورزشهای مخصوص دیسک را درمان می کنند و علاوه بر آن آب درمانی ، تزریق در داخل مفاصل ستون مهره ها یا در اطراف ریشه های عصبی از راههای دیگر درمان دیسک است. در صورتی که بیمار به درمانهای فوق جواب ندهد، دیسک را می توان با انجام عمل جراحی لیزر یا عمل آندوسکوپی یا روش های عمل جراحی باز دیسک کمر درمان کرد.
درمان طبی دیسک کمر
در تمام مناطق دنیا اولین قدم در درمان بیماری یا بیرون زدگی دیسک کمر درمان طبى دیسک کمر یا به عبارت دیگر درمان غیر جراحی است. درمان طبی یعنی استفاده از دارو در درمان بیماری ها از قدیم الایام افراد به تجربه دریافته بودند که گذاشتن شاخه های درخت بید برروی بدن باعث کاهش تب می شد. عده ای نیز دریافته بودند که گذاشتن شاخه های درخت بید در روی عضوی که درد می کرد باعث بهبود درد می شد.از آنجا که دانش پزشکی یک علم تجربی است، با پیدایش بیمارستانهای جدید نیز ابتدا از گیاهان برای درمان بیماری ها استفاده می کردند.
درمان قطعی دیسک کمر
در واقع درمان قطعی دیسک کمر وجود ندارد. درمان دیسک کمر مانند تمام راه حل هایی که در دنیا برای مسائل گوناگون وجود دارد " نسبی" است. ولی می توان گفت که پیشرفت های خوبی برای درمان دیسک کمر تاکنون حاصل شده است. به طوری که امروزه در حدود۸۰% از کمردردها با درمانهای بدون جراحی خوب می شود. در ۲۰ درصد مواردی که بیماران نیاز به جراحی پیدا می کند، ۸۰ درصد اینگونه بیماران هم پس از جراحی خوب می شوند. بنابراین درصد کمی از بیمارانی که کمردرد و دیسک کمر دارند خوب نمی شود. خوب شدن و خوب نشدن دیسک کمر بستگی به فاکتورهای زیادی دارد که شامل :
۱- میزان طول کشیدن علایم دیسک
توصیه می شود که از زمانی که علائم دیسک کمر شروع میشود تا زمانی که پیشرفتهترین درمانها که درمان های جراحی است انجام میشود بیش از یک تا دو ماه بیشتر فاصله نباشد. قاعدتا مزمن شدن بیماری دیسک کمری درصد موفقیت را برای درمان دیسک کمر کم می کند.
۲- میزان پیشرفته بودن بیماری دیسک کمر
بیماری و پارگی دیسک کمر مانند هر بیماری دیگر می تواند به صورت خفیف ، متوسط و شدید باشد . قاعدتاً هرچه میزان خطر خرابی دیسک کمر بیشتر باشد درمان قطعی آن مشکل تر است.
۳- تعداد دیسک های کمری که پاره هستند
قاعدتاً وقتی یک نفر فقط یک دیسک کمری پاره داشته باشد ، درمان او می تواند قطعی تر از فردی است که چندین دیسک کمری پاره داشته باشد .
۴- گرفتاری ساختمانهای دیگر ستون فقرات مانند مفاصل ستون فقرات و یا تنگی کانال نخاعی.
همانطور که قبلا شرح داده شده است، در پشت ستون فقرات دو مفصل وجود دارد که فاست نامیده می شود. گرفتاری فاست ها و یا تنگی سوراخی که عصب از داخل کانال نخاعی خارج می شود که در اصطلاح عمومی تنگی کانال نخاعی نامیده می شود نتیجه عمل را کم می کند. به عبارت دیگر افرادی که علاوه بر پارگی دیسک تنگی کانال نخاعی و یا بیماری فاست ندارند ، درمان جراحی قطعی تر از افرادی است که بیماریهای فوق را دارند.
۵- بیماری های زمینه ای که اعصاب و استخوانها را گرفتار می کنند
مثلاً کسانی که بیماری های دیابت یا چاقی دارند و یا بیماری های روماتیسمی مانند آرتریت روماتویید دارند ، احتمال درمان قطعی است کمتر می شود.
آیا دیسک کمر خوب میشود؟
اکثر فتق دیسک های کمر شده خود به خود برطرف می شوند. اگرچه ممکن است فتق های کوچکتر با خیال راحت و بدون جراحی درمان شوند ، اما دیسک های پاره شده و برجسته از ترس فشرده شدن رشته های دم اسب ، توسط عمل درمان می شوند.
چه ورزشی برای دیسک کمر خوبه؟
ورزش می تواند سهم مهمی در کاهش علائم ناشی از فتق دیسک کمر داشته باشد. برخی فعالیت های بدنی به تقویت عضلات و ایجاد ثبات در ستون فقرات کمک می کنند و در نهایت باعث کاهش فشار و تسکین درد می شود.ورزش کشش و یوگا ، حالت زانو به سینه ، ژست سگ و پرنده ، ژست مار کبرا ، حالت گرفتن شست پا با دست ، پیاده روی ، دوچرخه سواری ، شنا کردن
آیا دیسک کمر درمان قطعی دارد؟
در واقع درمان قطعی دیسک کمر وجود ندارد. درمان دیسک کمر مانند تمام راه حل هایی که در دنیا برای مسائل گوناگون وجود دارد " نسبی" است. ولی می توان گفت که پیشرفت های خوبی در درمان دیسک کمر تاکنون حاصل شده است. از درمان غیر جراحی و درمان جراحی به عنوان گزینه های مناسب برای درمان رادیکولوپاتی ناشی از فتق دیسک کمر پشتیبانی می کنند. مداخله جراحی ممکن است منجر به تسکین سریع علائم و بازگشت سریع بیمار به کار شود.
درمان بیماران مبتلا به فتق دیسک کمری چگونه انجام می شود؟
درمان های اولیه باید شامل استفاده منطقی از داروهای ضد درد ، دوره کوتاه مدت استراحت ، فیزیوتراپی و تزریقات احتمالی استروئید اپیدورال باشد. قبل از در نظر گرفتن جراحی ستون فقرات ، می توان تزریق را انجام داد ، مگر اینکه بیمارعلائم خاصی مانند نقص حسی یا حرکتی ، علایم عصبی پیشرونده یا بی حسی ناحیه تناسلی و باسن ها همراه با بی اختیاری ادرار و مدفوع داشته باشد.
درمان اولیه فتق دیسک چیست؟
درمان اولیه باید شامل استراحت کوتاه مدت ، فیزیوتراپی و استفاده مناسب از داروهای مسکن باشد. در بیشتر موارد ، علائم رادیکوپاتی یا سیاتیک درعرض شش هفته کاهش می یابد یا برطرف می شود.
علائم دیسک کمر در بارداری
دوران بارداری یکی از دوره های مهم زندگی خانم هایی که در سنین باروری هستند می باشد. در حدود ۵۰ درصد زنان باردار در مرحله ای از بارداری درجاتی از کمر درد را حس می کنند و این به علت این است که بیومکانیک ستون مهره ها در دوران بارداری تغییر می کند ، با بزرگ شدن شکم بتدریج قوس کمر افزایش می یابد.
کمردرد در بیماران حامله به دو دسته تقسیم می شود.
۱- یک دسته از بیمارانی که قبل از بارداری سابقه کمر درد، بیماری دیسک کمر یا لیزخوردگی مهره های کمری دارند.
۲- در خانم هایی که قبل از دوران بارداری هیچ گونه کمر دردی نداشتند و پس از بارداری دچار کمردرد می شوند.
در گروه اول که بیمار سابقه بیماری و اختلالات دیسک کمری را دارد قاعدتاً باید قبل از اقدام به حاملگی درمان شود و حداقل شش ماه درد کمر نداشته باشد و سپس اقدام به حاملگی نماید.
چرا در حین حاملگی در طول زمان حاملگی اختلالات دیسک کمری بیشتر یا شدید تر میشوند ؟
اصولاً در حاملگی هورمونی به نام پروژسترون به مقدار زیاد ترشح می شود. این هورمون باعث شل شدن لیگامان ها می شود و به همین جهت با بزرگ شدن شکم ، قوس کمری خانم حامله هم زیاد می شود. افزایش قوس کمر باعث کم شدن فضای داخل کانال نخاعی می شود ، حال اگر فردی مستعد بیماری های دیسک یا تنگی کانال نخاعی باشد فشار بیشتری بر عصب وارد می شود و باعث کمردرد می شود.
چرا عده ای از خانمهایی که قبل از حاملگی هیچگونه دردی نداشته اند در هنگام حاملگی دچار کمردرد می شوند؟
کمر درد در این افراد بستگی به میزان انعطاف پذیری کمر و مفاصلی به نام فاست که در پشت ستون مهره ها قرار گرفته است دارد. به همان دلیل که قبلاً ذکر شد هنگام حاملگی قوس کمر افزایش مییابد و در خانم هایی که انعطافپذیری خوبی ندارند و قبل از حاملگی اهل ورزش و حرکات ورزشی و نرمش نیستند کمر درد شایع تر است بنابراین توصیه می شود که خانم ها قبل از اقدام به حاملگی از انعطاف بدنی خوبی برخوردار باشد.
حاملگی با چه مکانیزم هایی باعث افزایش کمردرد می شود؟
۱ - افزایش قوس کمر در اثر بزرگ شدن شکم
۲- در هنگام حاملگی احتباس آب و نمک Retention اتفاق میافتد و به عبارت دیگر خانم های حامله ممکن است دچار ورم در اندامهای مختلف از جمله کمر بشوند.
۳- با پیشرفت حاملگی معمولاً تحرک و ورزش هایی که یک خانم قبل از بارداری انجام میداد کم میشود
۴ - بزرگ شدن رحم خود باعث فشار بر روی شبکه اعصاب داخل لگن میشود همین باعث کمردرد و یا درد های سیاتیک ممکن است بشود.
۵- باز شدن مفصل ساکروایلیاک که فرد را آماده زایمان میکند خود باعث درد کمرمی شود.
علل درد سیاتیک در حین حاملگی چیست ؟
درد سیاتیک به دردی گفته می شود که از لگن شروع شده و به پشت باسن و سپس پشت ران و پشت ساق پاها انتشار پیدا می کند.علل درد سیاتیک در یک خانم حامله به شرح زیر است:
۱ - ۱۲ تا ۲۰ درصد افراد جامعه در طول دوران زندگی خود ممکن است دچار پارگی و یا اختلال دیسک کمر شوند. در عده ای از افراد این پارگی دیسک در زمان حاملگی اتفاق می افتد.
۲ - در اواسط حاملگی سر جنین به طرف پایین می چرخد و در داخل لگن قرار می گیرد و همین قرار گرفتن سر جنین در داخل لگن ممکن است باعث فشار بر روی ریشه های عصب سیاتیک بشود.
۳- سندروم پیریفورمیس زمان حاملگی هم دیده میشود یعنی در باسن انسان عضله ای به نام عضله پیریفورمیس دچار انقباض شده و بر روی عصب سیاتیک فشار می آورد.

مواد مضر و مفید برای دیسک کمر
مواد مضر برای دیسک کمر
اگر دچار دیسک کمر با کمر درد شدید لازم است که از بعضی از مواد اجتناب کنید و به عبارت دیگر رژیم غذایی مناسبی بگیرید. یکی از مسائل مهمی که رعایت آن در در درمان دیسک لازم است در نظر گرفته شود ، کاهش وزن است . بنابرین غذاهای زیر برای مبتلایان به دیسک کمر مضر است :
غذاهای کاربوهیدرات یا قندی مانند برنج سفید ، ماکارونی، سیب زمینی و نوشابه ها از بدترین غذاهایی هستند که می توانید بخورید. این مواد می توانند باعث افزایش وزن شوند. وزن بیش از حد می تواند درد کمر را بدتر کند. شما همچنین باید از غذاهای شیرین کننده های مصنوعی اجتناب کنید زیرا آنها همچنین می توانند التهاب ایجاد کنند.
بنابراین نتیجه میگیریم خوردن غذاهای قندی در کسانی که دچار بیماری دیسک کمر هستند مضر است.
در ایران خوردن برنج شایع است و اغلب افراد چاق و بدتر از آن شکم بزرگ دارند. سیب زمینی نیز با اغلب غذاهای فست فوت سرو می شود که برای دیسک کمر مضر است. بنابرین مبتلایان به دیسک کمر لازم است غذای خود را بجای برنج با نان بخورند .
روغن های گیاهی
اکثر روغن های گیاهی حاوی اسیدهای چرب امگا 6 هستند. این اسیدهای چرب لزوما بد نیستند. با این حال، هنگامی که اسیدهای چرب امگا 6 در بدن بیش از اسیدهای چرب امگا 3 باشند ، این می تواند پاسخ التهابی ایجاد کند. اگر شما در هنگام پخت و پز از روغن گیاهی استفاده می کنید، باید فقط از مقدار کمی از آن استفاده کنید. روغن زیتون یکی از سالم ترین روغن هایی است که می توانید در طبخ غذا استفاده کنید زیرا دارای چربی های تک اشباع Monosaturated است.
۲- غلات تصفیه شده یا بدون پوست و سبوس Refined Grains
بهتر است که غلات کامل و سبوس را به جای غلات تصفیه شده و بدون سبوس بخورید. پیتزا، اغلب غلات سوپر مارکت ها و نان سفید از غذاهایی هستند که از غلات تصفیه شده و بدون سبوس تهیه شده اند. غلات پوست کنده یا بدون سبوس ، پس از مصرف می توانند باعث ایجاد ترشح ناگهانی و شدید انسولین شوند. این می تواند باعث التهاب شود.
۳- لبنیات مانند شیر و سایر فرآورده های شیر
اغلب به عنوان بخشی ضروری از یک رژیم غذایی سالم توصیه می شوند. با این حال، محصولات لبنی می توانند در عده ای از افراد باعث التهاب شوند. بسیاری از مردم کمبد لاکتوز دارند ، به این معنی که بدن آنها به سختی فرآورده های شیری را هضم می کند. در عده ای از افراد باعث التهاب می شود.
۴- ذرت فرآوری شده
خود ذرت غذای خوب و سالم است . با این حال، زمانی که پردازش و فرآوری می شود، دیگر سالم نیست. ذرت فرآوری شده می تواند باعث ایجاد یک اسپایک یا ترشح ناگهانی و شدید انسولین در بدن و واکنش التهابی شود. اگر تصمیم به خوردن ذرت دارید، باید مطمئن شوید که پردازش نشده است.
۵- گوشت قرمز
گوشت قرمز ممکن است یک منبع بزرگ پروتئین باشد، اما اگر کمر درد دارید لازم است از خوردن گوشت قرمز اجتناب کنید. گوشت قرمز دارای ماده ای است که به نام Neu5GCنامیده می شود. این ماده التهاب را تشدید می دهد.
۶- غذاهای حاوی مواد شیمیایی و نگه دارنده
بهتر است ازمصرف مواد غذایی حاوی مواد شیمیایی و نگه دارنده خودداری شود. غذاهای حاوی رنگ آمیزی، افزودنی ها و نگهدارنده ها توسط بدن شما به عنوان مواد سالمی که وارد بدن شده اند به رسمیت شناخته نمی شوند. به همین دلیل است که خوردن این مواد باعث واکنش التهابی می شود. بنابرین اطمینان حاصل کنید که قبل از خرید هر ماده غذایی از فروشگاه مواد غذایی، برچسب های غذایی را بخوانید.
اغلب مواد کنسروی و نیمه آماده حاوی مواد نگه دارنده هستند بنابرین سعی کنید خودتان غذای تازه بپزید و کمتر از آنها استفاده کنید.
مواد مفید برای دیسک کمر
تغذیه نقش مهم و مستقیمی در سلامت ستون فقرات دارد و در بهبود دیسک ها و اختلالات سطوح مفاصل ستون فقرات نقش بسیار مهمی دارد.
۱- گلوکوزامین :
این ماده به طور طبیعی در بدن یافت می شود و برای نگهداری و تعمیر کلاژن (ماده اصلی سازنده دیسک ها) ضروری است. بدن از گلوکوزامین سولفات برای تشکیل مواد شیمیایی استفاده می کند که نیاز به تعمیرغضروف، تاندون ها و رباط ها و مایع سینوویال دارد (مایع طبیعی که مفاصل نخاعی را می پوشاند). کلاژن به حفظ و نگهداری غضروف مفصل نخاعی کمک می کند.
۲- آنتی اکسیدان ها : مانند زردچوبه - جلوی تخریب کلاژن را می گیرند.
۳- اسیدهای چرب حاوی امگا ۳ : دارای خواص تشکیل کلاژن هستند و بدن از آنها برای تعمیر و جلوگیری از آسیب به غضروف و دیسک ها استفاده میکند .
۴- غذاهای غنی از گوگرد :
این مواد باعث افزایش تولید پروتئین و کلاژن می شوند .
۵- سویا : اعتقاد بر این است که سویا حاویGenistein و ایزوفلاون است. این ماده مسئول تولید کلاژن است و همچنین مهار کردن آنزیم های است که باعث شکستن شدن مولکول های کلاژن میشوند . محصولات سویاشامل شیر سویا، پنیر سویا می باشد .
۶- فیبر ها : این مواد به هضم غذا و جلو گیری از نفخ شکم کمک می کنند و به طور غیر مستقیم باعث جلو گیری از افزایش قوس کمر می شوند.
۷- محصولات دریایی : مانند صدف ، خرچنگ، میگو
۸- ماهی ها ، ساردین، ماهی قزل آلا ، ماهی تون .
۹- سبزیجات تیره مانند kale (یک نوع کلم)، اسفناج، collard (نوعی کلم)، آسپاراگوس یا مارچوبه.
۱۰- میوه ها و سبزیجات قرمز رنگ : فلفل قرمز، چغندر، گوجه فرنگی ، blueberry,blackberry و انگور قرمز
۱۱- پیاز و سیب های قرمز (که حاوی یک ماده به نام Quercitin می باشند که دارای خواص ضد التهابی طبیعی است.)
۱۲- زیتون های سیاه
۱۳- روغن زیتون
۱۴- انواع لوبیا
۱۵- آب : مهمترین ماده در ترمیم دیسک کمر و جلوگیری از ترک های بیشتر در حلقه دیسک آب است . بنابرین آب زیاد و تدریجی و جرعه جرعه بنوشید و همبشه خود را کاملاً هیدراته نگه دارید. در حالت ایده آل ، روزانه 8 فنجان آب بنوشید.
۱۶- شیر ، پنیر ماست کم چرب
۱۷- انجیر
۱۸- زردآلو
۱۹- آوکادو
۲۰- خشکبار مانند بادام فندوق گردو کنجد
۲۱- کلسیم و منیزیوم این مواد باعث داشتن استخوان های قوی می شوند.
اغلب مکمل هایی که در درمان کمر درد توصیه میشوند حاوی موادی هستند که در بالا نام برده شد.
دیسک کمر و بی حسی پا
چرا من در پاهایم بی حسی دارم؟
هنگامی که پاهای شما احساس خستگی می کنند، می تواند به دلیل نشستن در وضعیت بد در مدت طولانی تا آسیب عصبی ناشی از دیابت یا به علت تنگی کانال نخاعی و پارگی دیسک کمر باشد.
پارستزی Paraltesia
اگر شما مدت طولانی نشسته باشید یا پاهای شما برای مدت طولانی خمیده باشند ، اعصابی که در اندام های تحتانی شما قرار دارند فشرده می شوند. در این حالت ارتباط بین مغز و اندام های تحتانی شما از بین می رود و اکثر افراد در این حالت می گویند پاهایم خواب رفته است. این حالت را در پزشکی پارستزیمیگوییم. در این حالت شخص حس می کند که پای او می سوزد و یا هزاران سوزن در اندام تحتانی وی فرو می رود.
علل خواب رفتن پا به شرح زیر است:
۱- سیاتیک
عصب سیاتیک عصبی است که از پشت باسن به پشت ران و سپس به پشت ساق پا انتشار پیدا میکند. البته عصب سیاتیک در پشت زانو به دو شاخه تبدیل می شود و به داخل ساق پا وارد میشود. اگر به هر دلیلی به شاخه های عصب سیاتیک در کمر ، در اثر پارگی دیسک یا تنگی کانال نخاعی فشار وارد شود ، میتواند به صورت خواب رفتن احساس سوزن سوزن شدن و یا احاس سوختن در اندام های تحتانی بروز کند.
فردی که دچار بیماری دیسک یا تنگی کانال نخاعی در کمر می باشد ، علاوه بر احساس سوزش و خواب رفتگی در پا، از درد در مسیر سیاتیک و یا ضعف عضلانی نیز شاکی است و درد و خواب رفتگی با سرفه عطسه خم شدن به جلو افزایش پیدا می کند.
۲- نوروپاتی ناشی از دیابت
قند خون بالا در یک دوره طولانی می تواند به اعصابی که در بدن وجود دارد آسیب برساند، اغلب اعصاب پاها یا اندام های تحتانی گرفتار می شود. این بیماری را نوروپاتی محیطی می گویند. علت ایجاد نوروپاتی در واقع بسته شدن شریان تغذیه کننده عصب می باشد.
نوروپاتی چگونه به وجود می آید؟
هر عصبی که در اندام های ما قرار دارد ، از جمله عصب سیاتیک، مانند یک کابل تلفن است. اگر در کابل تلفن دقت بفرمایید ملاحظه می کنید که یک پوسته سیاه رنگ ضخیم دارد و در داخل آن هزاران رشته تلفن قرار دارد و هر رشته سیم تلفن غلاف و پوشش جداگانهای دارد که به رنگ های مختلف قرمز سفید و نارنجی دیده می شود. به همین جهت سیم های تلفن با هم اتصالی پیدا نمی کنند در هر عصبی از جمله عصب سیاتیک نیز وضع به همین گونه است. یعنی هر عصب از هزاران رشته های نازک عصبی که در دور خود یک غلاف دارند تشکیل شده است که در واقع مانع اتصال دو رشته عصبی میشود و هزاران رشته عصبی در داخل یک غلاف محیطی قرار گرفتند که عصب محیطی مانند سیاتیک را درست می کنند.
در نوروپاتی مانند این است که رشته های ریز عصبی که در داخل یک عصب بزرگ واقع شدهاند به هم اتصالی می کند. در نوروپاتی دست ها و بازوها هم ممکن است بی حس شود، خواب رفتگی و سوزش ناشی از نوروپاتی شب ها بدتر می شود.
نوروپاتی محیطی ممکن است علایم دیگری نیز داشته باشد شامل :
۱- ضعف عضلانی
۲- درد شدید در پاها
۳- کاهش رفلکس پاها
۴- زخم و عفونت های پا
۵- اختلال تعادل
۶- ایجاد درد در پا با لمس کردن یا فشردن پا
اگر علائم نوروپاتی دارید در اولین فرصت لازم است که قند خون خود را کنترل نمایید. زیرا نوروپاتی می تواند پیشرونده شود. نوروپاتی ها سه نوع هستند . ۱- حرکتی ۲- حسی ۳- مخلوطی از هر دو
در نوروپاتی حسی فرد با احساس سوزش و خواب رفتگی در پاها مراجعه میکند. نوروپاتی در دست ها در همان جایی حس میشود که انسان دستکش میپوشد و نوروپاتی در پاها در همان جایی حس می شود که انسان جوراب می پوشد.
نوروپاتی حرکتی فرد با ضعف و فلج عضلانی مراجعه می کند.
در نوروپاتی مخلوط فرد هم سوزش و خواب رفتن و هم ضعف عضلانی دارد. به همین جهت کسانی که دچار نوروپاتی می شوند لازم است که هر روز پاهای خود را معاینه و نگاه کنند. زیرا ممکن است این گونه افراد دچار زخم هایی بشوند که با گذشت زمان عمیق شود و فرد متوجه وجود زخم در پا نشود و در نهایت منجر به قطع پا شود.
بیمارانی که دچار نوروپاتی حسی هستند ، حس می کنند که پای آنها در داخل آتش قرار گرفته است و مرتب پای خود را در داخل آب سرد قرار می دهند. بعضی از افراد مبتلا به نوروپاتی حسی برعکس حس می کنند که پاهایشان سرد است ، مثل اینکه پاهای آنها در داخل یخچال قرار دارد به همین جهت با پیچیدن یا قرار دادن پا در در معرض گرما حتی در فصل تابستان سعی میکنند که پای خود را گرم نگه دارند.
۳- بیماری عروق محیطی
شریان های اندام های تحتانی می توانند در اثر التهاب یا کشیدن سیگار و یا ایجاد یک پلاک در داخل شریان ها باریک و تنگ شوند، که باعث می شود جریان خون کافی به اندام های تحتانی نرسد . تنگی شریان های اندام های تحتانی در افراد زیر بیشتر دیده می شود.
۱- کسانی که سیگار میکشند
۲- در افراد چاق
۳- افرادی که فشار خون بالا دارند
۴- افرادی که کلسترول خون بالا دارند
۵ - افرادی که دیابت دارند
نگارش و گردآورنده: رضا رحیمی
منبع: قاسم اسحاقی متخصص دیسک




 رضا رحیمی Reza Rahimi دانشجوی بورسیه فول فاند دکترای دامپزشکی دانشگاه دولتی آتاتورک ترکیه، لیدر آموزشی دانشکاه مرکز زبان ترکی استانبولی، مدیر تلگرام بورسیه تحصیلی ترکیه بورسلاری، پیج اینستاگرام TAisizburs،نویسنده در روزنامه https://www.kurtulusgazetesi.com کشور ترکیه، علاقمند به حوزه دامپزشکی،حامی حیوانات وعلاقمندبه دانش رشته پزشکی دارنده حکم امدادگر درجه سوم سازمان جمعیت هلال احمر ایران،عضو سازمان جمعیت هلال احمر ترکیه،عضو هیئت مدیره و مدیر پروژه و منابع سازمان جوانان هلال احمر استان ارزروم ترکیه، فعال در نشر دانستنی های علم پزشکی و بهداشت و سلامت،سفیر بهداشت مدرسه، نویسنده کتاب با عنوان های «مراقبت از بیماریهای اسکلتی، عضلانی مفصلی دیسک گردن، کمر و درد زانو» و «داروشناسی و نسخه خوانی در داروخانه» و «آشنایی با فوریتهای پزشکی و امداد ونجات» کتابهای در دست تألیف و زیر چاپ «رفتارشناسی و روانشناسی حیوانات»، «مکالمه و آموزش ترکی استانبولی» «ترکیه گهواره فرهنگ و و تمدن جاذبه های گردشگری و سرمایه گذاری» «نگاهی نوین به فناوری های نوین در صنعت دام و طیور» و مقاله در حوزه سلامت،صلح جهانی، دارنده رتبه ممتاز دانش آموزی، عاشق زبان ترکی استانبولی، دارنده مقام اول مسابقات دانش آموزی قرآن و حدیث،کسب مقام اول مسابقات نهجالبلاغه، علاقمند به ورزش های رزمی، دارنده چندین مقام اولی ورزشی و مدال، طلا، نقره و برنز و دیپلم رزمی،علاقمند به شعر و رمان، طبیعتگردی
رضا رحیمی Reza Rahimi دانشجوی بورسیه فول فاند دکترای دامپزشکی دانشگاه دولتی آتاتورک ترکیه، لیدر آموزشی دانشکاه مرکز زبان ترکی استانبولی، مدیر تلگرام بورسیه تحصیلی ترکیه بورسلاری، پیج اینستاگرام TAisizburs،نویسنده در روزنامه https://www.kurtulusgazetesi.com کشور ترکیه، علاقمند به حوزه دامپزشکی،حامی حیوانات وعلاقمندبه دانش رشته پزشکی دارنده حکم امدادگر درجه سوم سازمان جمعیت هلال احمر ایران،عضو سازمان جمعیت هلال احمر ترکیه،عضو هیئت مدیره و مدیر پروژه و منابع سازمان جوانان هلال احمر استان ارزروم ترکیه، فعال در نشر دانستنی های علم پزشکی و بهداشت و سلامت،سفیر بهداشت مدرسه، نویسنده کتاب با عنوان های «مراقبت از بیماریهای اسکلتی، عضلانی مفصلی دیسک گردن، کمر و درد زانو» و «داروشناسی و نسخه خوانی در داروخانه» و «آشنایی با فوریتهای پزشکی و امداد ونجات» کتابهای در دست تألیف و زیر چاپ «رفتارشناسی و روانشناسی حیوانات»، «مکالمه و آموزش ترکی استانبولی» «ترکیه گهواره فرهنگ و و تمدن جاذبه های گردشگری و سرمایه گذاری» «نگاهی نوین به فناوری های نوین در صنعت دام و طیور» و مقاله در حوزه سلامت،صلح جهانی، دارنده رتبه ممتاز دانش آموزی، عاشق زبان ترکی استانبولی، دارنده مقام اول مسابقات دانش آموزی قرآن و حدیث،کسب مقام اول مسابقات نهجالبلاغه، علاقمند به ورزش های رزمی، دارنده چندین مقام اولی ورزشی و مدال، طلا، نقره و برنز و دیپلم رزمی،علاقمند به شعر و رمان، طبیعتگردی