آیا با آناتومی رحم آشنایی دارید؟ اندازه نرمال آن چقدر است؟ چه بیماریهای رحم زنان را تهدید میکند؟ در این مقاله به بررسی آناتومی، بیماریها و اندازه عادی رحم میپردازیم،
دستگاه رحم چیست؟
رحم جزو دستگاه تولید مثل زنان و اندامی توخالی و گلابی شکل در لگن زنان است که باروری تخمدان (تخمک)، لانه گزینی و رشد جنین حاصل در آن انجام میشوند. رحم یک اندام عضلانی است که میتواند به طور زیادی کشیده شود تا جنین در حال رشد را در خود جای دهد. این اندام همچنین برای بیرون فرستادن جنین در حین زایمان، منقبض میشود.
آناتومی رحم
رحم دارای دو بخش فوقانی و تحتانی است.
بخش فوقانی در آناتومی رحم
- فوندوس (fundus): فوندوس ناحیه گنبدی و منحنی شکل بالای رحم است که وسیعترین قسمت این اندام شناخته میشود و به لولههای فالوپ متصل میشود.
- لولههای فالوپ: به لولههای فالوپ، لولههای رحمی نیز گفته میشود. هر یک از این لولهها به شکل حرف J هستند. لولههای فالوپ دو مجرای باریک در آناتومی رحم زنانهستند که سلولهای اسپرم مرد را به تخمک منتقل میکنند، محیط مناسبی را برای لقاح فراهم میکنند و تخمک را از تخمدان منتقل میکنند.
- تخمدان ها: هر زن دو تخمدان دارد. تخمدانها ساختار بیضیشکل دارند و در دو طرف رحم در امتداد دیواره لگن قرار گرفتهاند. تخمدانها توسط رباطها (لیگامانهای) متصل به رحم در جای خود ثابت نگه داشته میشوند. اما به طور مستقیم به بقیه قسمتهای دستگاه تولیدمثل زنان (همچون لولههای فالوپ) متصل نیستند. تخمک در تخمدانها ساخته میشود و هورمونهای زنانه استروژن و پروژسترون نیز در تخمدانها تولید میشوند. این هورمونها نقش مهمی در ویژگیهای زنانه همچون رشد سینهها، فرم بدن و رشد موهای بدن دارند.
- لیگامانها: لیگامانهای دستگاه تولیدمثل زنان مجموعهای از ساختارهایی هستند که از قسمتهای داخلی اندام تناسلی در لگن پشتیبانی میکنند.
بخش تحتانی رحم
- بدنه رحم (Corpus): به قسمت اصلی رحم که از زیرسطح لولههای فالوپ آغاز میشود و به سمت پایین ادامه پیدا میکند بدنه رحم گفته میشود. هر چه بدنه رحم به سمت پایینتر میرود باریکتر میشود.
- ایستموس (Isthmus): ایستموس بخشی از رحم است که بین بدنه رحم و دهانه رحم قرار دارد. ایستموس جایی است که رحم شروع به باریک یا نازکتر شدن میکند.
- سرویکس (دهانه رحم): سرویکس یا گردن رحم قسمت انتهایی باریک و لولهای رحم است که کانالی را بین رحم و واژن تشکیل میدهد. سرویکس عمدتا از بافت رشتهای عضلانی تشکیل شده است.
- واژن: واژن یک کانال کشسان و عضلانی با پوشش نرم و انعطافپذیر است که از فرج تا سرویکس امتداد دارد. واژن قسمتی است که بهعنوان مجرایی برای عبور جریان قاعدگی از رحم عمل میکند، در حین رابطه جنسی دخول در آن صورت میگیرد و جایی است که نوزاد در هنگام زایمان از آن خارج میشود.
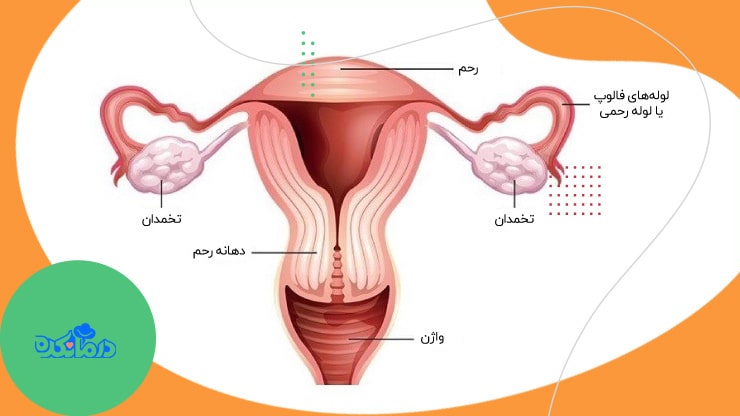
رحم از دو بخش تحتانی و فوقانی تشکیل شده است
پروسه شکل گرفتن رحم در دوره جنینی چگونه است؟
اندامهای زنانه از مجاری مولرین ایجاد میشوند. مجاری یا لولههای مولرین یک جفت اندام هستند که در ابتدای دوره جنینی یافت میشوند. هرکدام از این مجاری، نیمی از رحم و یک لوله فالوپ را تشکیل میدهند که بعدها با هم ترکیب میشوند و یک رحم با یک جفت لوله فالوپ را ایجاد میکنند.
بیماریهای رحم
آندومتریوز
حدود ۱۱ درصد از زنان به آندومتریوز مبتلا هستند. آندومتریوز اختلالی است که در آن بافت پوششی آندومتر در خارج از رحم رشد میکند و سبب بروز علائمی نظیر گرفتگی دردناک عضلات، کمردرد مزمن و درد هنگام رابطه جنسی یا پس از آن میشود. آندومتریوز اغلب با داروهای ضدبارداری و دستگاه پیشگیری از بارداری داخل رحمی (IUD) درمان میشود. این وضعیت معمولا پس از یائسگی از بین میرود.
فیبروم رحمی
فیبرومهای رحمی تومورهای غیر سرطانی هستند که در بافت عضلانی آناتومی رحم رشد میکنند. فیبرومها اغلب سبب بروز علائم خاصی نمیشوند و به درمان نیاز ندارند. اما گاهی این وضعیت منجر به قاعدگی دردناک یا درد شدید میشود. علائم فیبروم رحمی معمولا با مسکنهایی (نظیر ایبوپروفن یا استامینوفن) یا داروهای ضدبارداری درمان میشوند. در موارد شدید ممکن است به جراحیهایی نظیر ابلیشن اندومتر، میومکتومی یا آمبولیزاسیون فیبروم رحمی برای درمان فیبروم نیاز باشد.
پولیپ رحمی
پولیپها، زائدههایی هستند که به دیواره رحم میچسبند. اندازه پولیپها متفاوت است و ممکن است به کوچکی یک دانه کنجد یا به بزرگی یک توپ گلف باشند. علائم پولیپ میتوانند شامل پریودهای نامنظم، خونریزی شدید، خونریزی غیرمنتظره و ناباروری باشند. پولیپها گاهی با خطر سرطان همراهند و باید با روشی همچون هیستروسکوپی برداشته شوند. گاهی برای تهیه بیوپسی و برداشتن پولیپ، از اتساع و کورتاژ (D و C) استفاده میشود.
رحم وارونه
وارونگی رحم یا اینورژن رحم (inverted uterus) یک عارضه اورژانسی نادر در هنگام زایمان است که در آن رحم به طور جزئی یا کامل وارونه و برعکس میشود. در یک زایمان سالم و عادی، جنین از رحم خارج میشود، سپس از کانال واژن عبور میکند تا به دنیا بیاید. مدت کوتاهی پس از آن، جفت خارج میشود (اندامی که به شما این امکان را میدهد که در دوران بارداری مواد غذایی را با جنین به اشتراک بگذارید). در طول زایمان، آناتومی رحم شکل خود را حفظ میکند.
اما زمانی که وارونگی رحم رخ میدهد، قسمت بالایی رحم (معمولا فوندوس) در داخل حفره رحم میافتد. حتی ممکن پشتورو شود و از واژن بیرون بزند. این عارضه میتواند با خونریزی شدید، شوک و حتی مرگ همراه باشد.
سرطان رحم
دو نوع سرطان وجود دارند که میتوانند رحم را درگیر کنند: اولین مورد، سرطان سارکوم رحم است که یک بیماری بسیار نادر است. دیگری، سرطان آندومتر است که از پوشش آندومتر آغاز میشود و نسبتا رایج است. سرطان آندومتر اغلب پس از یائسگی رخ میدهد. اولین علامت سرطان آندومتر، خونریزی غیرطبیعی از واژن است که ممکن است بهصورت یک جریان آبکی با رگههای خون آغاز شود و بهتدریج شامل خون بیشتری شود.
افتادگی بدنه رحم
افتادگی آناتومی رحم که با نام پرولاپس رحم نیز شناخته میشود، زمانی رخ میدهد که عضلات و بافتهای موجود در لگن ضعیف میشوند و دیگر نمیتوانند بهخوبی از رحم پشتیبانی کنند. این وضعیت باعث میشود رحم به سمت واژن پایین بیاید یا از واژن بیرون بزند. علائم رایج افتادگی رحم شامل نشت ادرار، برآمدگی در ناحیه واژن، کمردرد و یبوست هستند. افتادگی رحم میتواند زنان در هر سنی را تحت تاثیر قرار دهد اما اغلب در زنان یائسه که یک یا چند زایمان طبیعی داشتهاند، رخ میدهد.
هیپرپلازی آندومتر
هیپرپلازی آندومتر اختلالی در دستگاه تولیدمثل زنان است. در این عارضه، پوشش داخلی آناتومی رحم (آندومتر) به علت وجود تعداد بالای سلول (هیپرپلازی)، به طور غیرطبیعی ضخیم میشود. هنگامی که آندومتر ضخیم میشود، این وضعیت میتواند منجر به خونریزی غیرعادی شود. هیپرپلازی آندومتر نوعی سرطان نیست، اما ممکن است در برخی از زنان، خطر ابتلا به سرطان آندومتر را افزایش دهد. زنانی که در دوران پیش از یائسگی یا یائسگی هستند، بیشتر در معرض هیپرپلازی اندومتر قرار دارند.
سندرم آشرمن
سندرم آشرمن نوعی اختلال است که در آن یک بافت اسکار در داخل رحم شکل میگیرد. این بافت اسکار ممکن است بزرگ باشد و فضای باز موجود در داخل رحم را کاهش دهد. این وضعیت میتواند یکی از عوارض پروسههای پزشکی یا درمان سرطان باشد. زنان مبتلا به سندرم آشرمن ممکن است پریودهای خفیف یا پریود نشدن، درد لگن یا ناباروری را تجربه کنند.
ناهنجاریهای مادرزادی رحم
این ناهنجاریهای مادرزادی، در دورانی که فرد جنین است ایجاد میشوند. هرگونه اختلال در پروسه طبیعی شکل گرفتن رحم در دوران جنینی منجر به رشد غیرطبیعی رحم و نقص در رحم میشود. معمولا این ناهنجاریها مشکلساز نمیشوند. اما گاهی ممکن است این ناهنجاریها باعث شوند که فرد در دوران بلوغ و پس از آن با مشکلاتی نظیر عدم قاعدگی، نازایی، درد در ناحیه لگن، زایمان زودرس و سقط مکرر روبرو شود.
این اندام مهم زنان، دو عملکرد مهم قاعدگی و بارداری را بر عهده دارد
عملکرد رحم
در طول پروسههای تولیدمثل، بارداری و زایمان، عملکرد رحم بسیار مهم انجام میدهد.
قاعدگی
در طول یک چرخه قاعدگی طبیعی، پوشش داخلی آناتومی رحم تغییرات گوناگونی را تجربه میکند. با نزدیک شدن به پروسه تخمکگذاری (رها شدن تخمک از تخمدانها)، این پوشش داخلی ضخیمتر و غنی از خون میشود. اگر طی این چرخه، تخمک بارور شود، در پوشش داخلی رحم لانهگزینی میکند و بارداری شروع میشود.
اما اگر بارداری اتفاق نیفتد، پوشش داخلی رحم میریزد و خونریزی قاعدگی آغاز میشود. این پروسه در هر چرخه قاعدگی تکرار میشود مگر این که بارداری رخ دهد.
بارداری
پس از لانهگزینی تخمک و با پیشرفت بارداری، رحم رشد میکند و دیوارههای عضلانی رحم نازکتر میشوند (درست همچون بادکنکی که در حال باد شدن است و هر چه بیشتر باد میشود نازکتر میشود). علت بزرگشدن رحم این است که بتواند جنین در حال رشد و مایع آمنیوتیک محافظ (که ابتدا توسط مادر و بعدها توسط ترشحات ادرار و ریه جنین ایجاد میشود) را در خود جای دهد.
در طول دوران بارداری، لایه عضلانی رحم برای این که برای زایمان آماده شود سبب بروز یک سری انقباضات میشود. این انقباضات “تمرینی” که انقباضات براکستون هیکس نیز نامیده میشوند همچون درد قاعدگی هستند. البته برخی از زنان متوجه این انقباضات نمیشوند. این انقباضات، قوی و منظم نیستند؛ به همین خاطر به حد کافی قوی نیستند که بتوانند جنین را از رحم خارج کنند و به داخل واژن بفرستند.
بافت آناتومی رحم
بهطورکلی رحم از سهلایه بافت تشکیل شده است:
پریمتریوم در آناتومی رحم
پریمتریوم بیرونیترین لایه غشاء خونابی (سروزی) است و بهعنوان لایه محافظ عمل میکند. این لایه یک مایع روانکننده ترشح میکند که به کاهش اصطکاک کمک میکند. پریمتریوم همچنین بخشی از صفاق (پریتونئوم) نیز هست که برخی از اندامهای لگن را میپوشاند.
میومتریوم در آناتومی رحم
میومتریوم لایه میانی و ضخیمترین لایه دیواره رحم است. این لایه بیشتر از ماهیچههای صاف درست شده است. سلولهای این لایه در دوران بارداری دچار هیپرتروفی و هیپرپلازی میشوند تا برای خارج کردن جنین در هنگام زایمان آماده شوند. این دو پروسه سبب بزرگتر شدن آناتومی رحم میشوند.
آندومتر در آناتومی رحم
آندومتر شامل غشاء مخاطی داخلی است که بدنه رحم را میپوشاند. این لایه از سلولهای غدهای تشکیل شده است که ترشحاتی را تولید میکنند. آندومتر خود از دولایه تشکیل شده است:
- لایه بازال عمیق: این لایه در طول چرخه قاعدگی کمی تغییر میکند و در زمان قاعدگی دچار ریزش نمیشود.
- فانکشنال سطحی: این لایه در پاسخ به استروژن وارد فاز پرولیفراتیو (مرحله تکثیر) میشود و در پاسخ به پروژسترون وارد فاز لوتئال (مرحله ترشحی) میشود. این لایه در طول قاعدگی دچار ریزش میشود و سپس مجدداً از سلولهای موجود در لایه بازال بازسازی میشود.
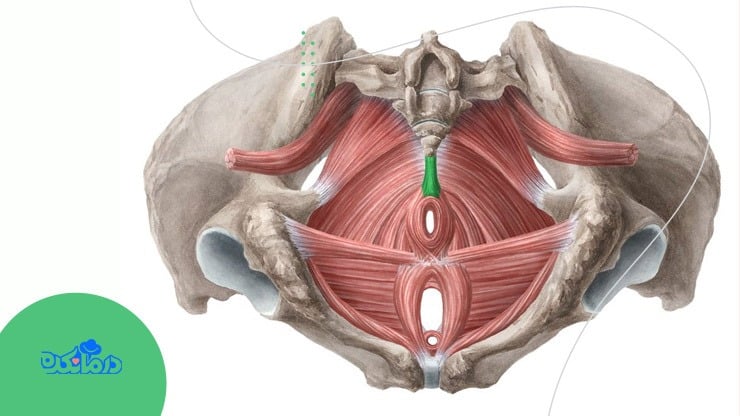
پشتیبانی اصلی از رحم بر عهده ناحیه کف لگن است
پشتیبان بدنه رحم
پشتیبانی اصلی از آناتومی رحم بر عهده ناحیه کف لگن است. اما برخی از رباطها نیز پشتیبانی بیشتری را برای رحم فراهم میکنند و آن را در جای خود نگه میدارند.
دیافراگم لگنی
Pelvic floor یا همان دیافراگم لگنی یکلایه عضلانی پهن اما نازک از بافت است. دیافراگم لگنی مرز تحتانی حفره شکمی لگنی را تشکیل میدهد. این دیافراگم از یکلایه پهن و قیفی شکل از فاشیا (بافت همبند نرم) و عضله تشکیل شده است. این ناحیه از التصاق شرمگاهی (سمفیز پوبیس) تا دنبالچه و از یک دیواره جانبی بهطرف دیگر امتداد دارد.
رباطها
رباطهای پشتیبان رحم شامل این موارد هستند:
- رباط گرد: رباطهای گرد رشتههای طناب مانندی از بافت همبند هستند که از رحم پشتیبانی میکنند. دو رباط گرد رحمی وجود دارد که هرکدام از آنها در یک سمت واقع شدهاند و هر یک حدود ۱۰ سانتیمتر طول دارند. این رباطها قسمت جلوی رحم را به ناحیه کشاله ران متصل میکنند و به همین روش پشتیبانی بیشتری را برای رحم فراهم میکنند. در دوران بارداری، درد در ناحیه رباطهای گرد رایج است. با پیشرفت بارداری، رباطهای گرد نرمتر میشوند و بیشتر کشیده میشوند.
- رباط تخمدان: رباط تخمدان، تخمدانها را به رحم متصل میکند.
- رباط کاردینال: رباط کاردینال در انتهای رباط پهن قرار دارد و از سرویکس تا دیوارههای جانبی لگن امتداد دارد. این رباط علاوه بر پشتیبانی از رحم، حاوی شریان و وریدهای رحمی نیز هست.
- رباط رحمی ساکرال: این رباط نیز از رحم پشتیبانی میکند و از دهانه رحم تا ساکروم امتداد دارد.
- رباط پهن: این یکلایه دوگانه از صفاق است که دو طرف رحم را به لگن متصل میکند. این رباط به حفظ رحم در موقعیت اصلی خود کمک میکند. رباط پهن را میتوان به سه دسته اصلی تقسیم کرد:
- مزومتریوم (بند رحم): ناحیهای از رباط پهن است که وظیفه آن پشتیبانی از قسمت اصلی رحم است.
- مزوسالپنکس (بند لوله رحم): این قسمت وظیفه پشتیبانی از لوله رحم را بر عهده دارد.
- مزوواریوم (بند تخمدان): این قسمت وظیفه پشتیبانی از تخمدان را بر عهده دارد.
سایز بدنه رحم در حالت عادی
طول رحم در بزرگسالان حدود ۷.۵ سانتیمتر، عرض قسمت بالایی رحم ۵ سانتیمتر و ضخامت آن حدود ۲.۵ سانتیمتر است. وزن رحم نیز حدود ۳۰ الی ۴۰ گرم است.
اندازه رحم در دوران بارداری چقدر است؟
آناتومی رحم که نام دیگر آن دستگاه تولید مثل زنانه است، یکی از منحصربهفردترین اندامهای بدن زنان است. این اندام زنانه در دوران بارداری میتواند از اندازه یک لیمو بهاندازه یک هندوانه برسد. وزن رحم میتواند هنگام تولد نوزاد به حدود ۹۰۰ گرم هم برسد. رحم حدود شش هفته پس از زایمان، بهاندازه و موقعیت طبیعی خود باز میگردد.
بدنه رحم در کجا قرار دارد؟
رحم میتواند در موقعیتهای گوناگونی قرار بگیرد که برخی از آنها ممکن است کمی غیرطبیعی باشند. رایجترین موقعیتهای رحم عبارتاند از:
Anteversion یا رو به جلو
در این وضعیت معمولا رحم بهصورت افقی روی مثانه قرار دارد و از قسمت سرویکس به سمت جلو متمایل است بهنحویکه گویی به سمت شکم اشاره میکند. به این وضعیت طبیعی رحم، وضعیت Anteversion گفته میشود. بااینحال این وضعیت ممکن است تنها در ۵۰ درصد از زنان دیده شود، درحالیکه بقیه زنان رحمی با موقعیت قرارگیری متفاوت دارند.
Anteflexion یا رحم با حالت مقعر
در این وضعیت ممکن است رحم بهشدت از قسمت سرویکس در ناحیه شکم کج شود. در این وضعیت بدنه رحم به سمت جلو خم شده است. زنانی که دارای این نوع رحم هستند ممکن است فشار زیادی را در ناحیه لگن تجربه کنند. سایر عوارضی که افراد دارای این نوع رحم تجربه میکنند ممکن است شامل موارد زیر باشند: درد در حین رابطه جنسی، درد هنگام قاعدگی، مشکل در قراردادن تامپون، افزایش احتمال بروز عفونتهای ادراری و بیرونزدگی قسمت پایینی شکم.
Retroversion یا رحم رتروورسه یا به عقب برگشته
در این وضعیت رحم به سمت عقب خم میشود، بهطوریکه بهجای این که به سمت جلو و به سمت شکم قرار گرفته باشد، به سمت رکتوم (راستروده) متمایل است. حدود یک چهارم زنان در چنین وضعیتی قرار دارند. در اکثر موارد علاوه بر رحم، تخمدانها و لولههای فالوپ نیز به سمت عقب خم میشوند. بهطورکلی، رحم Retroversion در اکثر زنان هیچ علامتی ایجاد نمیکند. بااینحال، گاهی اوقات ممکن است سبب بروز عوارضی همچون درد در حین رابطه جنسی و درد قاعدگی شود.
Retroflexion یا رحم رتروفلکس
در این وضعیت رحم بهشدت به سمت عقب متمایل است که این موضوع سبب کشیدگی شدید رباطها و فشار شدید در ناحیه کمر میشود. عوارض رحم رتروفلکس ممکن است شامل موارد زیر باشند: درد در ناحیه واژن و قسمت پایینی کمر خصوصا هنگام برقراری رابطه جنسی، درد در طول قاعدگی، مشکل در قراردادن تامپون، عفونتهای ادراری مکرر، بیاختیاری ادرار خفیف، بیرونزدگی قسمت پایینی شکم.
خون مورد نیاز رحم توسط سرخرگ رحمی تامین میشود
خونرسانی به رحم
سرخرگ رحمی (Uterine artery) یک سرخرگ جفتی است که از سرخرگ تهیگاهی درونی یا شریان ایلیاک داخلی (Internal iliac artery) نشات میگیرد. این سرخرگ فقط در زنان یافت میشود و میتواند خون موردنیاز رحم و سایر بخشهای دستگاه تولیدمثل زنان را تامین کند. گفته میشود که سرخرگ رحمی در زنان، معادل سرخرگی است که در مردان به مجرای دفران میرود.
سرخرگ رحمی از قسمت تحتانی و میانی کف لگن و قسمت بالایی حالب عبور میکند و از داخل رباط پهن رحم حرکت میکند. این سرخرگ به سرویکس ختم میشود و در آنجا به شاخههای کوچکتری تقسیم میشود.
در قسمتی که سرویکس به رحم متصل میشود، سرخرگ رحمی به دوشاخه صعودی و نزولی تقسیم میشود. سرخرگ رحمی و شاخههای آن اکثر پروسه خونرسانی به رحم را انجام میدهند و نقش مهمی در فرایندهایی نظیر قاعدگی و بارداری ایفا میکنند.
شاخه صعودی
بهصورت پیچوخم دار از دیواره جانبی بدنه رحم به سمت لوله رحم عبور میکند. بهطورکلی، شاخه صعودی خون موردنیاز لبه جانبی رحم، بخش میانی تخمدان و لوله رحم را تامین میکند.
شاخه نزولی
این شاخه از قسمت پایین به سمت واژن حرکت میکند. شاخه نزولی در طول مسیر خود، خون موردنیاز برای دهانه رحم و واژن را تامین میکند.
عروق لنفاوی رحم
عروق لنفاوی، وظیفه تخلیه لنف از بدنه و دهانه رحم را بر عهده دارند.
تخلیه لنفاوی رحم از طریق غدد لنفاوی ایلیاک، ساکرال، آئورت و اینگوینال صورت میگیرد.
در قسمت زیر به این اشاره کردهایم که تخلیه لنفاوی هر قسمتی از رحم بر عهده کدام غدد لنفاوی است (برای درک بهتر نیاز است که باآناتومی رحم آشنایی بیشتری داشته باشید):
۱- قسمت بالایی: اینگوینال سطحی و آئورت
۲- قسمت میانی (بدنه رحم): غدد لنفاوی ایلیاک خارجی
۳- قسمت پایینی (سرویکس): غدد ایلیاک داخلی، غدد ایلیاک خارجی، غدد ساکرال
اعصاب رحم
اعصاب سمپاتیک
رشتههای عصبی سمپاتیک در رحم، از شبکه عصبی رحمی – واژینال نشأت میگیرند. این شبکه تا حد زیادی قسمتهای جلویی و میانی شبکه عصبی لگن (شبکه هیپوگاستریک تحتانی) را تشکیل میدهد.
اعصاب پاراسمپاتیک
رشتههای پاراسمپاتیک رحم از اعصاب احشایی لگنی مشتق شدهاند.
بهطورکلی:
- اعصاب سمپاتیک مسئول انقباض رحم و انقباض عروق هستند.
- پاراسمپاتیک مسئول مهار رحم و اتساع عروق هستند.
- سمپاتیک، احساس درد در ناحیه بدنه رحم را منتقل میکنند.
- اعصاب پاراسمپاتیک، احساس درد در ناحیه دهانه رحم را منتقل میکنند.
آیا میدانید چه ویتامینهایی برای حفظ سلامت رحم لازم است؟
راهکارهای حفظ سلامت رحم
همانطور که گفته شد رحم از مهمترین اندامهای بدن زنان است و حفظ سلامت آن از اهمیت بسیار بالایی برخوردار است. در این قسمت به برخی از بهترین و سادهترین راهکارها برای حفظ سلامت این اندام حیاتی (آناتومی رحم) اشاره کردهایم:
برای سلامت بدنه رحم، ورزشهای مخصوص عضلات لگن را امتحان کنید
ورزشهایی همچون پیادهروی، دوچرخهسواری و رقصیدن نهتنها برای سلامت کل بدن مفید هستند، بلکه با تقویت گردش خون در ناحیه لگن، بهسلامت رحم نیز کمک میکنند.
شنا یکی از ورزشهایی است که برای تقویت رحم مفید است. به گفته متخصصان، ۲ ساعت شنا در هفته میتواند کمردرد را کاهش دهد، دردهای قاعدگی را تسکین دهد و زایمان را آسانتر کند.
ادرار را برای مدت طولانی نگه ندارید
نگهداشتن ادرار میتواند سبب تجمع مواد زائد در مثانه شود. این موضوع میتواند باعث عفونت مثانه شود که به علت نزدیک بودن مثانه به واژن و لگن، ممکن است عفونت به این قسمتها نیز منتشر شود.
علاوه بر این، بزرگشدن بیشتر از حد معمول مثانه میتواند فشار زیادی به بدنه رحم وارد کند و باعث شود که موقعیت قرارگیری رحم تغییر کند.
برای مدت طولانی ننشینید
نشستن طولانیمدت پشت میز بدون این که تحرک کافی داشته باشید، مانع از گردش یافتن درست خون در ناحیه لگن میشود. این وضعیت ممکن است سبب ضخیم شدن دیواره رحم و افزایش احتمال بروز آندومتریوز شود؛ بنابراین، بهتر است هر یک ساعت یکبار از جایتان بلند شوید، کمی حرکت کنید و تمرینات کششی را انجام دهید.
از مصرف قرصهای ضدبارداری برای مدت طولانی خودداری کنید
تحقیقات نشان دادهاند که مصرف مداوم قرصهای ضدبارداری برای مدتی بیش از ۸ سال، میتواند تعادل طبیعی هورمونهای بدن را بر هم بزند و احتمال بروز فیبروم را به طرز چشمگیری افزایش دهد.
ویتامینهای کافی دریافت کنید
یک مطالعه که توسط مؤسسه ملی بهداشت در سال ۲۰۱۳ انجام شده بود نشان داد زنانی که سطح ویتامین D سالمی داشتند، ۳۲ درصد کمتر از زنانی که دچار کمبود این ویتامین بودند در معرض ابتلا به فیبروم قرار داشتند. ویتامین D میتواند از رشد و بزرگتر شدن سلولهای فیبروم جلوگیری کند.
برای افزودن ویتامین D به رژیم غذاییتان میتوانید شیر غنی شده، ماست و ماهیهای چرب (سالمون، تن) مصرف کنید. همچنین میتوانید با مشورت پزشک، مکملهای ویتامین D مصرف کنید.
داشتن وزن مناسب به سلامت آناتومی رحم کمک می کند
زنانی که چاق هستند و دارای اضافهوزن هستند، دو الی چهار برابر بیشتر آناتومی رحم آن ها در معرض ابتلا به سرطان و تا سه برابر بیشتر در معرض ابتلا به فیبروم قرار دارند. بافت چربی اضافی سبب افزایش سطوح استروژن میشود که میتواند روی رشد فیبرومها و تومورهای سرطانی تاثیر بگذارد.
برای داشتن وزن متناسب، رژیم غذایی سالمی داشته باشید و فعالیتتان را افزایش دهید. طبق نتایج یک مطالعه، زنانی که حداقل دو ساعت و نیم در هفته فعالیتهای بدنی با شدت متوسط تا شدید را انجام میدادند (در مقایسه با زنان کمتحرک)، ۳۴ درصد کمتر در معرض خطر ابتلا به سرطان رحم قرار داشتند. افرادی که شاخص توده بدنی (BMI) آنها کمتر از ۲۵ بود تقریبا ۷۵ درصد کمتر در معرض ابتلا به سرطان رحم قرار داشتند.
سیگار را ترک کنید
سیگار حاوی ترکیبات سمی زیادی است که برای سلامتی مضر هستند. اما آیا میدانستید سیگارکشیدن اثرات مضری روی رحم دارد؟ مطالعات نشان دادهاند که سیگارکشیدن میتواند روی سلامت تخمدانها، آناتومی رحم و سایر قسمتهای دستگاه تولیدمثل زنان تاثیر منفی بگذارد. یک مطالعه که در انگلستان انجام شد نشان داد که برخی از مواد سرطانزای موجود سیگار، در مایعات بدن در اطراف دهانه رحم متمرکز میشوند. دانشمندان احتمال میدهند که این مواد میتوانند احتمال بروز سرطان دهانه رحم را افزایش دهند.
ماهیهای سرشار از اسیدهای چرب امگا ۳ را به رژیم غذاییتان اضافه کنید
پروستاگلاندین مادهای همچون هورمون است که میتواند سبب انقباض شدید و بیش از حد رحم شود و منجر به بروز درد و افزایش احتمال قرارگیری رحم در وضعیت نامناسب شود.
اسیدهای چرب امگا ۳ موجود در ماهیهایی نظیر ماکرل و سالمون به کاهش ترشح پروستاگلاندین و التهاب کمک میکنند. اگر گیاهخوار هستید میتوانید بهجای ماهی، روغن تخم کتان را به رژیم غذاییتان اضافه کنید.
مصرف میوههای تازه را فراموش نکنید
میوههای تازه سرشار از بسیاری از مواد مغذی ضروری نظیر ویتامین C و فلاونوئیدها هستند. این مواد مغذی بهعنوان یک روش طبیعی برای درمان فیبروم عمل میکنند و حتی میتوانند از رشد فیبروم در قسمت های مختلف آناتومی رحم جلوگیری کنند. فلاونوئیدها در حفظ سلامت دستگاه تناسلی و پیشگیری از بروز سرطان تخمدان نیز نقش مهمی ایفا میکنند. بهجای مصرف خوراکیهای ناسالم، میوههای تازه را بهعنوان میان وعده مصرف کنید.
بدنه رحم سالم با زرده تخممرغ
زرده تخممرغ بهعنوان یک مولتیویتامین طبیعی در نظر گرفته میشود. زرده تخممرغ سرشار از ماده مغذیای به نام “کولین” است که خیلی از افراد قبلا نام را نشنیدهاند! کولین یک ماده مغذی بسیار مفید است زیرا به محافظت در برابر نقص لوله عصبی کمک میکند، بنابراین از بدنه رحم نیز محافظت میکند و آن را سالم نگه میدارد.
آزمایشهای تشخیصی آناتومی رحم
دلایل زیادی وجود دارد که پزشک به استفاده از ابزارهای تشخیصی روی قسمت های مختلف آناتومی رحم نیاز دارد. برخی از این دلایل عبارتاند از: غربالگری سرطان، نظارت بر پیشرفت بارداری، کمک به درمانهای باروری و تشخیص بیماریهای رحم.
علاوه بر این، انجام مرتب تستهای غربالگری رحم، کمک میکند که وضعیتتان تحت کنترل باشد. در این شرایط هرگونه اختلال و بیماریای زود تشخیص داده میشود و احتمال پاسخ دادن به درمان نیز بالاتر میرود.
برخی از آزمایشهای تشخیصی رحم شامل این مواردند:
معاینه فیزیکی لگن
در این روش پزشک بهصورت فیزیکی آناتومی رحم یعنی رحم، دهانه رحم، واژن، تخمدانها و سایر قسمتهای دستگاه تولیدمثل زنان را معاینه میکند.
پاپاسمیر
آزمایشی است که در آن سلولهای دهانه رحم جمعآوری میشوند و به آزمایشگاه فرستاده میشوند. این نمونه سلولی برای یافتن تغییرات پیش سرطانی و هرگونه تغییر دیگری بررسی میشود.
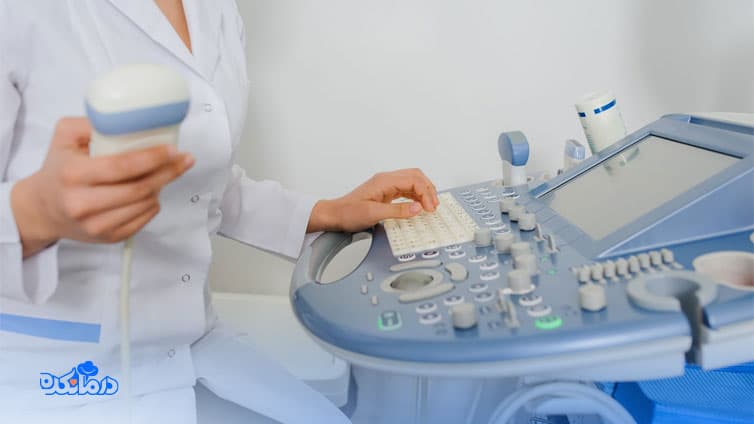
سونوگرافی
sonographie یک آزمایش تصویربرداری است که میتواند بهصورت داخلی یا واژینال (که در آن ترانسدیوسر داخل واژن قرار داده میشود) یا بهصورت خارجی (که در آن ترانسدیوسر روی شکم استعمال میشود) انجام شود. سونوگرافی از امواج صوتی برای تهیه تصاویری از رحم، لولههای فالوپ، تخمدانها و بافت اطراف استفاده میکند. در دوران بارداری از سونوگرافی خارجی، برای مشاهده و بررسی رشد جنین استفاده میشود.
تصویربرداری اشعه ایکس از لگن
در این روش برای بررسی محل قرارگیری بدنه رحمو تشخیص هرگونه توده، از اشعه ایکس استفاده میشود.
هیستروسکوپی
روشی است که در آن یک لوله داخل دهانه رحم قرار داده میشود تا پزشک بتواند از طریق آن داخل رحم را ببیند. هیسترکتومی اغلب برای برداشتن فیبروم استفاده میشود. همچنین میتوان برای بررسی این که آیا لولههای فالوپ باز هستند یا خیر نیز از این روش استفاده کرد.
MRI
این روش تصویربرداری از آهنرباها و امواج رادیویی برای گرفتن تصاویری از رحم و سایر اندامهای تناسلی در لگن استفاده میکند.
نگارش و گردآورنده:رضا رحیمی
منابع: medicinenet
مجله پزشکی درمانده، فرزانه پاشایی



















 رضا رحیمی Reza Rahimi دانشجوی بورسیه فول فاند دکترای دامپزشکی دانشگاه دولتی آتاتورک ترکیه، لیدر آموزشی دانشکاه مرکز زبان ترکی استانبولی، مدیر تلگرام بورسیه تحصیلی ترکیه بورسلاری، پیج اینستاگرام TAisizburs،نویسنده در روزنامه https://www.kurtulusgazetesi.com کشور ترکیه، علاقمند به حوزه دامپزشکی،حامی حیوانات وعلاقمندبه دانش رشته پزشکی دارنده حکم امدادگر درجه سوم سازمان جمعیت هلال احمر ایران،عضو سازمان جمعیت هلال احمر ترکیه،عضو هیئت مدیره و مدیر پروژه و منابع سازمان جوانان هلال احمر استان ارزروم ترکیه، فعال در نشر دانستنی های علم پزشکی و بهداشت و سلامت،سفیر بهداشت مدرسه، نویسنده کتاب با عنوان های «مراقبت از بیماریهای اسکلتی، عضلانی مفصلی دیسک گردن، کمر و درد زانو» و «داروشناسی و نسخه خوانی در داروخانه» و «آشنایی با فوریتهای پزشکی و امداد ونجات» کتابهای در دست تألیف و زیر چاپ «رفتارشناسی و روانشناسی حیوانات»، «مکالمه و آموزش ترکی استانبولی» «ترکیه گهواره فرهنگ و و تمدن جاذبه های گردشگری و سرمایه گذاری» «نگاهی نوین به فناوری های نوین در صنعت دام و طیور» و مقاله در حوزه سلامت،صلح جهانی، دارنده رتبه ممتاز دانش آموزی، عاشق زبان ترکی استانبولی، دارنده مقام اول مسابقات دانش آموزی قرآن و حدیث،کسب مقام اول مسابقات نهجالبلاغه، علاقمند به ورزش های رزمی، دارنده چندین مقام اولی ورزشی و مدال، طلا، نقره و برنز و دیپلم رزمی،علاقمند به شعر و رمان، طبیعتگردی
رضا رحیمی Reza Rahimi دانشجوی بورسیه فول فاند دکترای دامپزشکی دانشگاه دولتی آتاتورک ترکیه، لیدر آموزشی دانشکاه مرکز زبان ترکی استانبولی، مدیر تلگرام بورسیه تحصیلی ترکیه بورسلاری، پیج اینستاگرام TAisizburs،نویسنده در روزنامه https://www.kurtulusgazetesi.com کشور ترکیه، علاقمند به حوزه دامپزشکی،حامی حیوانات وعلاقمندبه دانش رشته پزشکی دارنده حکم امدادگر درجه سوم سازمان جمعیت هلال احمر ایران،عضو سازمان جمعیت هلال احمر ترکیه،عضو هیئت مدیره و مدیر پروژه و منابع سازمان جوانان هلال احمر استان ارزروم ترکیه، فعال در نشر دانستنی های علم پزشکی و بهداشت و سلامت،سفیر بهداشت مدرسه، نویسنده کتاب با عنوان های «مراقبت از بیماریهای اسکلتی، عضلانی مفصلی دیسک گردن، کمر و درد زانو» و «داروشناسی و نسخه خوانی در داروخانه» و «آشنایی با فوریتهای پزشکی و امداد ونجات» کتابهای در دست تألیف و زیر چاپ «رفتارشناسی و روانشناسی حیوانات»، «مکالمه و آموزش ترکی استانبولی» «ترکیه گهواره فرهنگ و و تمدن جاذبه های گردشگری و سرمایه گذاری» «نگاهی نوین به فناوری های نوین در صنعت دام و طیور» و مقاله در حوزه سلامت،صلح جهانی، دارنده رتبه ممتاز دانش آموزی، عاشق زبان ترکی استانبولی، دارنده مقام اول مسابقات دانش آموزی قرآن و حدیث،کسب مقام اول مسابقات نهجالبلاغه، علاقمند به ورزش های رزمی، دارنده چندین مقام اولی ورزشی و مدال، طلا، نقره و برنز و دیپلم رزمی،علاقمند به شعر و رمان، طبیعتگردی