علائم اختصاری آزمایش خون
علائم اختصاری مختلف در آزمایش خون نشانه چیست؟
اگر آزمایش خون دادهاید و میخواهید کمی از خواندن نتیجه تست سر در بیاورید، لازم است تا با مفهوم شاخصهای آن آشنا شوید. آزمایشات خون برای بررسی بیماریهای زیادی مورد استفاده قرار میگیرند. هومکا برای آشنایی شما با این پارامترها، مقاله زیر را گردآوری کرده است. در این مقاله سعی شده است، شاخصهای آزمایش خون به طور جامع گردآوری شود.
اگر آزمایش خون انجام دادهاید و به دنبال تفسیر آن هستید، بهتر است بدانید که تمامی علائم اختصاری آزمایش خون در ادامه توضیح داده شدهاند. اگر فاکتوری در آزمایش خون شما در محدوده غیر طبیعی قرار داشته باشد، میتواند نشاندهنده یک ناراحتی خفیف یا حتی یک بیماری خطرناک باشد. از این رو دانستن این که آن فاکتور چیست میتواند خیال شما را تا حد زیادی از این بابت راحت کند. اگر قصد خواندن جواب آزمایش خون خود را دارید، ادامه مطالب را دنبال نمایید.
این مقاله با هدف آشنایی بیشتر شما با علائم اختصاری آزمایش خون تنظیم شده است. لطفا برای بررسی نتیجه آزمایش حتما با پزشک متخصص مشورت داشته باشید.
علائم اختصاری مختلف در نتیجه آزمایش خون
آزمایش CBC چیست؟
نام کامل: Complete Blood Count
توضیحات: از آزمایش CBC به عنوان تست شمارش کامل خون یاد میشود. در طی آن ۱۰ مولفه اصلی خون مورد بررسی قرار میگیرند. از جمله مولفههای رایج میتوان به گلبولهای قرمز، سفید و پلاکتها اشاره کرد.
نامهای دیگر: CBC with diff, Hemogram
بیایید در مورد این آزمایش نگاهی به سایت Mayo Clinic داشته باشیم:
آزمایش شمارش کامل خون یک تست رایج است که به دلایل زیر میتواند تجویز شود:
بررسی سلامت کلی بدن. پزشک ممکن است این تست را به عنوان چکاپ تجویز کند. استفاده از این تست برای غربالگری انواع اختلالات مانند کم خونی یا سرطان خون نیز رایج است.
اگر احساس ضعف، خستگی، تب، التهاب، کبودی یا خونریزی داشته باشید، پزشک برای بررسی وضعیت سلامتی شما این آزمایش را تجویز میکند.
بررسی وضعیت پزشکی خاص. اگر دچار اختلال خونی شده باشید انجام این تست به شما توصیه میشود.
بررسی وضعیت درمان. با استفاده از این تست میزان تاثیرگذاری داروها بررسی خواهد شد.
Hb در آزمایش خون چیست؟
نام کامل: Hemoglobin
توضیحات: Hb در آزمایش خون همان آزمایشهموگلوبین است. با استفاده از آن شدت و میزان آنمی (کم خونی) تشخیص داده میشود. با بررسی این آزمایش، روند درمان بیماری نیز بررسی خواهد شد. چنانچه بیمار به انتقال خون نیاز داشته باشد، انجام این آزمایش از سوی پزشک تجویز خواهد شد.
HCT در آزمایش خون چیست؟
نام کامل: Hematocrit
توضیحات: HCT در آزمایش خون چیست؟ در این تست، میزان گلبولهای قرمز خون در حجم کل خون بررسی خواهد شد. این آزمایش به تشخیص بیماریهای زیر کمک میکند: سوء تغذیه، کم خونی، سرطان خون و کاهش میزان آب بدن.
WBC در آزمایش خون به چه معناست؟
نام کامل: White Blood Cells
توضیحات: آزمایش WBC مربوط به شمارشگلبولهای سفید خون است. به گلبولهای سفیدلکوسیت نیز گفته میشود. آنها یکی از مهمترین اجزاء سیستم ایمنی بدن بهشمار میروند. در تستهای آزمایشگاهی پنج نوع از انواع گلبولهای سفید مورد بررسی قرار میگیرند:
- مونوسیتها
- لنفوسیتها
- ائوزینوفیلها
- نوتروفیلها
- بازوفیلها.
بیایید راجع به این آزمایش در سایت Health Line مروری داشته باشیم:
آزمایش شمارش گلبولهای سفید (WBC) تستی است که تعداد گلبولهای سفید خون را مورد بررسی قرار میدهد. این آزمایش زیر مجموعه تست (CBC) است.
خون دارای انواع مختلفی از گلبولهای سفید است و هر کدام از آنها حجم معینی دارند. گاهی اوقات به دلیل شرایط خاص مانند بیماری میزان آنها از حد طبیعی خارج میشود.
این آزمایش میتواند عفونتهای مخفی در بدن، بیماریهای خود ایمنی، اختلالات خونی و نقص سیستم ایمنی را تشخیص دهد. پزشکان با استفاده از این آزمایش تأثیر شیمی درمانی یا پرتودرمانی را در بیماران بررسی میکنند.
MCHC در آزمایش خون چیست؟
نام کامل: Mean Corpuscular Hemoglobin Concentration
توضیحات: MCHC در آزمایش خون، شاخص میانگین وزن هموگلوبین نسبت به حجم گلبولهای قرمز خون است. این آزمایش برای تشخیص آنمی تجویز خواهد شد.
MCV در آزمایش خون چه مفهمومی دارد؟
نام کامل: Mean Corposcular Volume
توضیحات: این تست به حجم متوسط هموگلوبین خون اشاره دارد. پایین بودن این شاخص میتواند نشانهای از فقر آهن باشد.
MCH در آزمایش خون به چه معناست؟
نام کامل: Mean Corpuscular Hemoglobin
توضیحات: در این تست میزان غلظت خون بررسی میشود. منظور از MCH، میزان متوسط هموگلوبین در گلبول قرمز است.
RBC در آزمایش خون یعنی چه؟
نام کامل: RED Blood Cells
توضیحات: RBC در آزمایش خون به تعداد گلبولهای قرمز خون اشاره دارد.
PLT در آزمایش خون چیست؟
نام کامل: PLATELET
توضیحات: آزمایش PLT مربوط به پلاکتهای خون است و در موارد زیر تجویز میشود:
زمانی که در بدن کبودیهای غیر قابل توجیه وجود دارد، فرد به دفعات و بدون دلیل خاصی خون دماغ میشود، محل زخم یا بریدگی به سختی ترمیم میشود، وجود خون در سیستم گوارش، خونریزی شدید در سیکل قاعدگی، بروز بثورات پوستی قرمز مانند پورپورا و پتشیا.
تمام فاکتورهای آزمایش خون که در بالا ذکر شدند جزئی از آزمایش CBC هستند.
آزمایش Retic به چه معناست؟
نام کامل: Reticulocyte Count
توضیحات: آزمایش Retic مربوط به شمارش رتیکولوسیت است. با استفاده از این آزمایش تواناییمغز استخوان برای تولید گلبولهای قرمز خون بررسی میشود. همچنین این تست در موارد زیر نیز تجویز خواهد شد:
- پایین بودن شاخصهای هموگلوبین
- هماتوکریت، گلبولهای سفید و وجود نشانههای آنمی (کم خونی) در خون.
نامهای دیگر: Reticulocyte Percent, Reticulocyte Index, Corrected Reticulocyte, Reticulocyte Production Index, RPI
آزمایش G6PD یا تست حساسیت به باقالی چیست؟
نام کامل: Glucose-6-phosphate dehydrogenase
توضیحات: آزمایش G6PD مربوط به بررسی آنزیمی به همین نام است که از آن به عنوان آنزیم سوخت و ساز گلوکز یاد میشود. این تست یکی از انواع آزمایشهای غربالگری است. این تست در تشخیصبیماری فاویسم کاربرد دارد.
ESR چیست؟
نام کامل: Erythrocyte Sedimentation Rate
توضیحات: آزمایش ESR تحت عنوان سرعت رسوب گلبولهای قرمز خون یاد میشود. با استفاده از آن التهابات بدن مورد بررسی قرار خواهند گرفت. تجویز آن برای تشخیص بیماری خاصی نیست. این شاخص در کنار شاخصهای دیگر در تشخیص و درمان انواع بیماری به پزشک کمک خواهد کرد.
نامهای دیگر: Sedimentation Rate
در سایت معتبر Web Md در مورد چرایی انجام این آزمایش اینطور میخوانید:
آزمایش خون ESR تستی است که وجود التهاب در بدن را بررسی میکند. وجود التهاب در بدن میتواند نشانه بیماریهای خطرناک مانند آرتروز، سرطان یا عفونت باشد. اگر بدون دلیل خاصی با علائم زیر مواجه شوید، پزشک این آزمایش را تجویز خواهد کرد.
- سردرد
- احساس سفتی، درد و تورم در مفاصل
- درد در ناحیه شانهها، گردن و یا لگن
- از دست دادن و کاهش اشتها
- کاهش وزن بدون دلیل خاصی
آزمایش PT چیست؟
نام کامل: Prothrombin Time
توضیحات: از آزمایش PT یا پروترومبین برای بررسی اختلالات لخته خون استفاده میشود. این تست در شرایط زیر تجویز خواهد شد:
- کبودی و خونریزیهای بیدلیل
- بروز لختههای خون در شریانها
- خونریزی بیدلیل از بینی یا لثه.
آزمایش PBS به چه معناست؟
نام کامل: Peripheral Blood Smear
توضیحات: از دیگر نامهای آزمایش PBS، تست لکهگذاری خون یا اسمیر خون محیطی است. با استفاده از آن موارد غیر معمولی سلولهای خونی مورد بررسی قرار میگیرند. این تست در موارد زیر تجویز خواهد شد:
- بروز کبودیهای غیر قابل توجیه در بدن.
- زردی پوست بدون دلیل مشخص و شناختهشده
- بروز کم خونی بدون توجیه
- کاهش وزن بدون دلیل خاص
آزمایش PTT برای چیست؟
نام کامل: Partial Thromboplastin Time
توضیحات: آزمایش PTT تحت عنوان آزمایش "زمان پروترومبین" شناخته شده است. با بررسی نتایج آن مدت زمانی که در خون لخته ایجاد میشود، بررسی خواهد شد. از این آزمایش به عنوان یک تست تشخیصی یاد نمیشود، اما در کنار سایر آزمایشهای دیگر اطلاعات با ارزشی در اختیار پزشک قرار خواهد داد.
آزمایش کومبس غیرمستقیم Ind.combs چیست؟
نام کامل: In-Direct Coombs test
توضیحات: با استفاده از نتایج آزمایش CoombsIndirect، آنتی بادیهای غیر طبیعی در سرم پلاسما بیمار بررسی میشود. این آزمایش با نام "کومبس غیر مستقیم" معرفی میشود.
آزمایش کومبس مستقیم D.combs چیست؟
نام کامل: Direct Coombs test
توضیحات: آزمایش کومبس مستقیم، همان تست "کومبس مستقیم" است که برای بررسی آنتی بادی ضد گلبول قرمز تجویز میشود. با استفاده از آن تفسیر آزمایش Coomb، حساسیت به RH تشخیص داده خواهد شد.
تست INR به چه معناست؟
نام کامل: International Normalized Ratio
توضیحات: آزمایش INR به تشخیص لختههای خوندر بدن کمک میکند. پایین بودن آن به این معنا است که خون در مدت زمان بسیار کمتری لخته میشود. در این حالت اصطلاحا گفته میشود خون غلیظ است. بالا بودن این شاخص نیز به این معنا است که خون در مدت زمان طولانیتر، لخته خواهد. بنابراین فرد با خونریزی بیشتری مواجه میشود.
علائم اختصاری آزمایش خون بیوشیمی
LDL در آزمایش خون چیست؟
نام کامل: Low-density lipoprotein
توضیحات: LDL در آزمایش خون، همان تست چربیهای است. تجمع این نوع کلسترول در شریانها، زمینه را برای بروز ناراحتیهای قلبی و مغزی فراهم خواهد کرد. منظور از LDL، لیپوپروتئین با چگالی کم است.
نامهای دیگر: LDL-C
HDL در آزمایش خون چیست؟
نام کامل: high-density lipoprotein
توضیحات: HDL، تست آزمایشگاهی برای بررسیلیپوپروتئین با چگالی بالا است و از آن به عنوان چربی مفید خون یاد میشود. اگر سطح HDL در آزمایش خون، از مقادیر نرمال پایینتر باشد، احتمال بروز حملات قلبی وجود خواهد داشت.
نامهای دیگر: HDL-C
آزمایش تری گلیسیرید چیست؟
نام کامل: Trigliseride، Tg
توضیحات: منظور از آزمایش Tg، همان تری گلیسیرید خون است. با استفاده از این آزمایش، ریسک بروز حملات قلبی بررسی میشود. همچنین نتایج این تست در پایش روند درمان و سطح چربی خون مورد توجه قرار میگیرد.
آزمایش کلسترول برای چیست؟
نام کامل: cholesterol، Chol
توضیحات: آزمایش Cholesterol در واقع شاخصی برای اندازهگیری میزان کلسترول بدن است.
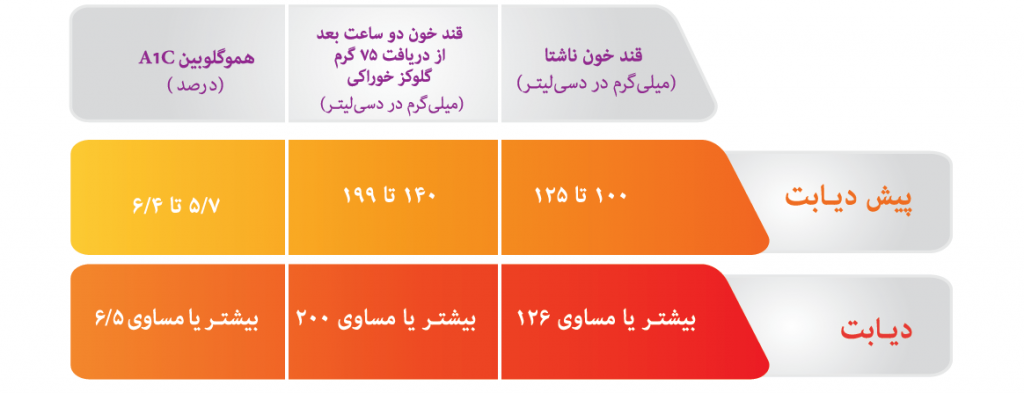
FBS در آزمایش خون چیست؟
نام کامل: Fasting Blood Sugar
توضیحات: این آزمایش مربوط به تست قند خون ناشتا است. آن را با نام اختصاری FBS نیز معرفی میکنند. با استفاده از آن میزان گلوکز خون مورد بررسی قرار میگیرد.
در سایت Medical News Today در مورد این آزمایش و زمان مراجعه به پزشک این چنین می خوانیم:
اگر سطح قند خون در یک دوره ۲ هفتهای بدون دلیل مشخصی بیش از سه بار بالا رود، لازم است وضعیت قند خون را کنترل کنید. چنانچه با شرایط زیر مواجه شدید حتما برای انجام تست FBS اقدام نمایید:
- سطح قند خون به طور غیر معمول دستخوش تغییرات میشود.
- سطح قند خون به خوبی مدیریت میشود اما همچنان دچار نوسان هستید.
- با علائم شدید و جدید دیابت مواجه شدهاید.
- جهت درمان دارو تغییر داده شده است اما همچنان با علائم دیابت مواجه هستید.
- فشار خون غیر طبیعی دارید.
- دچار عفونت یا زخمی میشوید که خوب نمیشوند.
ALT در آزمایش خون چیست؟
نام کامل: Alanine Aminotransferease
توضیحات: ALT در آزمایش خون نام آنزیمی است که توسط کبد تولید میشود. این آزمایش تحت عنوانSGPT نیز معرفی شده است. در صورتی که احتمال آسیب کبدی وجود داشته باشد، این تست (آلانین آمینوترانسفراز) از سوی پزشک تجویز خواهد شد.
AST در آزمایش خون چیست؟
نام کامل: Aspartate Aminotransferase
توضیحات: این آزمایش نیز برای بررسی میزان آنزیمAST در آزمایش خون و عملکرد کبد مورد استفاده قرار میگیرد. ( آسپارتات آمینوترانسفراز)
Cr در آزمایش خون چیست؟
نام کامل: Creatinine
توضیحات: این آزمایش به بررسی سطح کراتین خوندر بدن میپردازد. با استفاده از نتایج آن، کراتین در آزمایش خون و سلامتی کلیهها مورد بررسی قرار میگیرد. همچنین نتایج این آزمایش در پایش روند درمان ناراحتیهای کلیوی تجویز میشود. اگر فرد بهدیابت ۱ یا ۲ مبتلا باشد، این تست برای پایش سلامتی کلیهها مورد استفاده قرار می گیرد.
نامهای دیگر: کراتینین سرم
Urea در آزمایش خون چیست؟
توضیحات: Urea در آزمایش خون چیست؟ این تست به منظور بررسی میزان اوره خون پیشنهاد میشود. نتایج این تست به نحوه عملکرد کلیهها کمک خواهد کرد. از این آزمایش برای بررسی مشکلات زیر نیز استفاده خواهد شد:
- مسدود شدن مجرای ادراری
- اختلالات کبدی
- کاهش آب بدن
- ضعیف بودن گردش خون
- نارسایی قلبی
- خونریزی سیستم گوارشی
- مشکلات تغذیهای.
آزمایش CA به چه معناست؟
نام کامل: Calcium
توضیحات: آزمایش کلسیم به بررسی سطح کلسیم خون در بدن میپردازد. وجود این ماده برای تقویت استخوان و دندان ها ضرروی است.
Mg در آزمایش خون یعنی چه؟
نام کامل: Magnesium
توضیحات: این شاخص میزان منیزیم در بدن را بررسی میکند. این ماده معدنی در بهبود عملکرد آنزیمها، اعصاب و عضلات نقش دارد. منیزیم بالا در بدن منجر به نارسایی کلیوی و بیماریهایی نظیر آدیسون خواهد شد. سطح پایین آن نیز زمینه را برای مشکلاتی مانند سوءتغذیه و ناراحتیهای کلیوی فراهم میکند.
LDH در آزمایش خون به چه معناست؟
نام کامل: Lactate Dehydrogenase
توضیحات: آزمایش LDH، میزان آنزیم قلبی لاکتات دهیدروژناز را بررسی میکند.
ALP در آزمایش خون چیست؟
نام کامل: Alkaline Phosphatase
توضیحات: ALP در آزمایش خون چیست؟ در این آزمایش میزان آنزیمی به نام آلکالین فسفاتاز بررسی میشود. غیرعادی بودن سطح این آنزیم به معنای اختلال عملکرد در کیسه صفرا، استخوان و کبد است.
آزمایش بیلی روبین خون (Bill) برای چیست؟
نام کامل: billirubin
توضیحات: بیلی روبین چیست؟ این آزمایش سطح بیلی روبین خون را اندازهگیری خواهد کرد. علت تجویز این تست میتواند به دلایل زیر باشد: بررسی عملکرد کبد، بررسی زردی (یرقان)، بررسی مسمومیت دارویی، بررسی بیماریهای کبدی مانند هپاتیت و بررسی تخریب گلبولهای قرمز.
معنی Lipase در آزمایش خون چیست؟
نام کامل: Lipase
توضیحات: این شاخص میزان لیپاز موجود در خون را نشان خواهد داد. لیپاز آنزیمی است که از لوزالمعده ترشح شده و در هضم چربیهای رژیمی موثر است. انجام این تست به افرادی که مبتلا به پانکراتیت بوده و با علائمی مانند درد در ناحیه بالای شکمی، حالت تهوع و استفراغ، وجود چربی در مدفوع، زردی چشم و پوست مواجه هستند، پیشنهاد میشود.
Amylase در آزمایش خون چیست؟
نام کامل: Amylase Blood
توضیحات: تفسیر آزمایش خون Amylase برای تشخیص اختلالات پانکراس مورد استفاده قرار میگیرد. برای این منظور از نمونه خون سیاهرگی و همچنین ادرار استفاده خواهد شد.
آلبومین در آزمایش خون (Alb) یعنی چه؟
نام کامل: Albumin
توضیحات: آزمایش آلبومین چیست؟ از جملهآزمایشهای غربالگری است. این تست به تشخیص بیماریهای کلیوی و کبدی کمک میکند.
آزمایش total pro چیست؟
نام کامل: Total Protein
توضیحات: آزمایش total pro برای تشخیص بیماریهای حاد کبد استفاده میشود.
آزمایش تروپونین چیست؟ (TPI)
نام کامل: Troponin Test
توضیحات: آزمایش تروپونین با هدف تشخیص حمله قلبی تجویز میشود. این تست معمولا با بروز آنژین قفسه صدری، از سوی پزشک تجویز خواهد شد. تروپونین پروتئینی است که منجر به انقباض عضلات میشود. این پروتئین به سه شکل در بدن وجود دارد:C ،T و I.
آزمایش کراتین کینار (CK-MB) چه کاربردی دارد؟
نام کامل: Creatine Phosphokinase-MB
توضیحات: آزمایش CK-MB به عنوان یک نشانگر قلبی معرفی شده است. با استفاده از آن انفارکتوس حاد قلبی مورد بررسی قرار میگیرد. نتایج این آزمایش سطح آنزیم کراتین کیناز را در عضلات قلب میسنجد.
آزمایش کراتین فسفوکیناز Cpk به چه معناست؟
نام کامل: Creatine phosphokinase
توضیحات: CPK در آزمایش خون چیست؟ این شاخص مربوط است به ایزو آنزیمهای کراتین فسفوکیناز. زمانی فرد علائمی از حمله قلبی داشته باشد، این تست به صورت اورژانسی از سوی پزشک تجویز خواهد شد. با استفاده از این تست موارد زیر مورد بررسی قرار خواهند گرفت. تعیین میزان آسیب وارد شده به قلب، تشخیص عاملی که باعث ایجاد درد در ناحیه قفسه سینه شده است و تشخیص حمله قلبی.
آزمایش Uric Acid چیست؟
توضیحات: اسید اوریک چیست؟ این تست مربوط بهآزمایش اوریک اسید خون است. این تست به اهداف زیر تجویز خواهد شد: تشخیص سنگ کلیه، مراقبت و درمان افرادی که به نقرس مبتلا هستند. افرادی که تحت درمان پرتو درمانی یا شیمی درمانی قرار دارند.
K در آزمایش خون به چه معناست؟
نام کامل: Potassium
توضیحات: K در آزمایش خون چیست؟ این تست میزان ماده معدنی پتاسیم در بدن را اندازهگیری خواهد کرد. سلولها برای حفظ آب به این ماده نیاز دارند. کمبود آن میتواند باعث ناراحتیهای قلبی وضعف عضلانی شود.
Na در آزمایش خون یعنی چه؟
نام کامل: Sodium
توضیحات: شاخص Na در آزمایش خون مربوط به میزان سدیم در بدن است. این ماده در تنظیم فشار خون نقش داشته و عامل مهمی در تنظیم عملکرد عصب و عضله است.
آزمایش OGTT چه کاربردی دارد؟
نام کامل: Glucose Tolerance Test
توضیحات: آزمایش GTT به تست تحمل گلوکز مشهور است و در دوران بارداری( بین هفتههای ۲۶ تا ۳۰) تجویز میشود. اگر جزء آن دسته از افرادی هستید که دیابت در خانواده آنها ارثی است، انجام این تست به شما نیز پیشنهاد خواهد شد.
آزمایش GGT چیست؟
نام کامل: Gamma Glutamyl Transferase
توضیحات: این شاخص به بررسی عملکرد کبدمیپردازد. در واقع GGT آنزیمی است که در لوزالمعده، کلیه و کبد فعالیت دارد.
تست GCT چرا انجام میشود؟
نام کامل: GLUCOSE CHALLENGE TEST
توضیحات: این تست همان آزمایش چالش گلوکزاست. برای انجام این آزمایش GCT، ابتدا نمونه خونبه صورت ناشتا گرفته میشود. سپس پودر گلوکز به بیمار داده خواهد شد و یک ساعت بعد، دوباره خونگیری انجام میشود.
آزمایش 2hpp چیست؟
نام کامل: 2hour postprandial plasma glucose
توضیحات: آزمایش Bs2hpp به تست قند خونهای دو ساعته مشهور است. با استفاده از آن سوخت و ساز بدن مورد بررسی قرار میگیرد. این تست طی دو مرحله انجام میشود. در ابتدا نمونه خون به صورتناشتا گرفته خواهد شد. سپس محلول گلوکز به بیمار داده میشود. خونگیری دو ساعت پس از مصرف این محلول دوباره انجام خواهد شد.
آزمایش A1c به چه معناست؟
توضیحات: آزمایش HbA1C میزان قند موجود در خون را طی سه ماه گذشته بررسی خواهد کرد. به این ترتیب اطلاعات مفیدی از سوخت و ساز بدن در اختیار پزشک قرار خواهد گرفت. افرادی که به دیابت مبتلا هستند، سالی دو بار این آزمایش را انجام خواهند داد.
علائم اختصاری آزمایش خون (میکروب شناسی)
آزمایش خون مخفی یا OB چیست؟
نام کامل: Fecal Occult Blood Test
توضیحات: آزمایش وجود خون مخفی در مدفوع را نشان میدهد. مدفوع خون آلوده میتواند نشانهای از بیماریهای دستگاه گوارش باشد. تفسیر آزمایش خون مخفی در مدفوع برای غربالگری سرطان کولورکتال و تشخیص آنمی نیز استفاده میشود.
آزمایش SE یعنی چه؟
نام کامل: Stool Exam
توضیحات: این تست مربوط به بررسی مدفوع است. با استفاده از آن عفونت دستگاه گوارش و وجود انگل تشخیص داده خواهد شد. آزمایش مدفوع برای افرادی که به طور مرتب دچار اسهال طولانی مدت میشوند یا مدفوع خونآلود و درد شکمی دارند، تجویز خواهد شد.
آزمایش کشت ادرار یا تست U/C
نام کامل: Urine Culture
توضیحات: تفسیر آزمایش کشت ادرار برای تشخیص عفونت ادراری مورد استفاده قرار میگیرد.
آزمایش U/A چیست؟
نام کامل: urinalysis
توضیحات: این شاخص به آزمایش ادرار مربوط است. پزشکان معمولا در موارد زیر، این تست را تجویز خواهند کرد: ادرار دردناک، وجود خون در ادرار، دردهای شکمی و کمر درد بدون دلیل شناخته شده.
آزمایش اسپرم Semen
نام کامل: Analysis Semen
توضیحات: این آزمایش به بررسی اسپرم میپردازد. معمولا زمانی که مشکلی در ناباروری مردان وجود داشته باشد، این تست تجویز خواهد شد. همچنین اگر شما بصورت سالیانه چکاپ کامل مردان را انجام دهید، به راحتی میتوانید بسیاری از بیماریها را در مراحل اولیه تشخیص دهید و آنها را کنترل کنید.
علائم اختصاری آزمایش خون (هورمون شناسی)
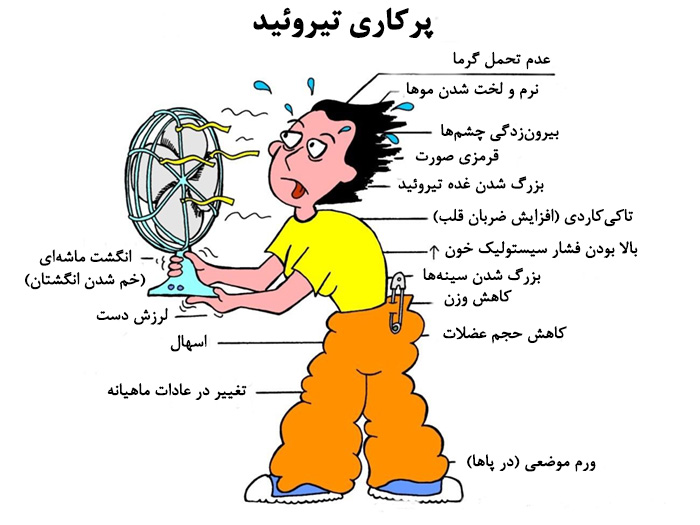
آزمایش T4 به چه معناست؟
نام کامل: Thyroxine
توضیحات: آزمایش T4 به نام تیروکسین شناخته شده است. هدف از آن بررسی عملکرد غده تیروئید است. کم کاری مادرزادی تیروئید در نوزادان، تشخیص و درمان اختلالات تیروئید، پایش درمان بیماری از جمله اهداف تجویز این تست است. از T4 به عنوان یکی از مهمترین هورمونهای غده تیروئید یاد میشود.
آزمایش T3 یعنی چه؟
نام کامل: Triiodothyronine
توضیحات: این شاخص نیز از دیگر هورمونهای مهم غده تیروئید است. با استفاده از تفسیر T3 در آزمایش خون، اختلالات تیروئید مورد بررسی قرار میگیرند.
آزمایش F.T3 چه کاربردی دارد؟
نام کامل: Triiodothyronine, Free – FT3
توضیحات: از این تست جهت نظارت بر روند درمان اختلالات تیروئید استفاده میشود.
آزمایش F.T4 چه چیزی را اندازهگیری می کند؟
نام کامل: Triiodothyronine, Free – FT4
توضیحات: آزمایش free T3 با عنوان تست تیروکسین آزاد معرفی شده است. از آن نیز برای درمان و تشخیص اختلالات تیروئید استفاده خواهد شد.
آزمایش TSH
نام کامل: Thyroid-stimulating hormone (TSH)
توضیحات: آزمایش هورمون محرک تیروئید در تشخیص اختلالات غده تیروئید، غربالگری نوزادان و پایش درمان مورد استفاده قرار میگیرد. سایت Very Well Health در رابطه با این آزمایش میگوید:
آزمایش TSH از اهمیت بالایی برخوردار است. از این آزمایش برای بررسی عملکرد غده تیروئید و همچنین غربالگری استفاده خواهد شد. سطح بالای آن نشاندهنده کمکاری تیروئید و سطح پایین آن نشاندهنده پرکاری تیروئید است.
LH در آزمایش خون چیست؟
نام کامل: Luteinizing Hormone
توضیحات: آزمایش LH با اهداف بررسی و پایش عملکرد غده هیپوفیز، مشکلات بلوغ (بلوغ زودرس یا تاخیر در بلوغ) و بررسی وضعیت تخمدانها و بیضهها انجام میشود.
FSH در آزمایش خون به چه معناست؟
نام کامل: Follicle-stimulating Hormone
توضیحات: FSH در آزمایش خون به منظور بررسی اندامهای تولید مثل، عملکرد غده هیپوفیز و مشکلات بلوغ تجویز خواهد شد. این تست برای زنانی که با مشکلاتی مانند ناباروری، آمنوره یا قاعدگی نامنظممواجه هستند، پیشنهاد میشود. همچنین این تست برای مردان با مشکلات زیر تجویز خواهد شد: ناباروری، کاهش توده عضلانی، کاهش میل جنسی و اسپرم.
PRL در آزمایش خون یعنی چه؟
نام کامل: Prolactin
توضیحات: پرولاکتین هورمونی است که توسط غده هیپوفیز ترشح میشود. این هورمون نقش اساسی در ترشح شیر مادر دارد. آزمایش پرولاکتین در زنان به دلایل زیر انجام خواهد شد: ترشح مایعات از سینه، مشکلات ناباروری، گالاکتوز(ترشح غیر طبیعی شیر از سینه)، توقف سیکل قاعدگی و تومورهای تولید کننده پرولاکتین. در مردان نیز این آزمایش با اهداف زیر انجام خواهد شد: اختلالات نعوظ، کاهش میل جنسی، تومورهای تولید کننده پرولاکتین.
آزمایش Test چیست؟
نام کامل: Testosterone
توضیحات: آزمایش تستوسترون به دلیل بررسی عملکرد بیضه و تخمدانها تجویز خواهد شد. این تست در درمان زنانی که با مشکلات زیر مواجه هستند، کمک میکند: پرمویی، داشتن صفات ثانویه مردانه، تخمدان پلی کیستیک. در مردان نیز این آزمایش به تشخیص و درمان بیماریهای زیر کمک میکند: اختلالات نعوظ، عملکرد نادرست بیضهها، مشکلات ناباروری
آزمایش Estradiol چه چیزی را اندازهگیری میکند؟
نام کامل: Estradiol
توضیحات: نام این تست استرادیول یا استروژن است. این هورمون در تنظیم سیکل عادت ماهانه در زنان نقش اساسی دارد. از جمله انواع این هورمون میتوان به استرون (E۱)، استرادیول (استرادیول-۱۷ بتا، E۲) و استریول (E۳) اشاره کرد.
منظور از آزمایش Prog چیست؟
نام کامل: progestron
توضیحات: آزمایش progestron میزان پروژسترون را بررسی میکند. این هورمون از جمله هورمونهای استروئیدی به شمار میآید و در تخمک گذاری و تنظیم سیکل قاعدگی نقش دارد.
آزمایش Ferritin چیست؟
توضیحات: آزمایش Ferritin مربوط به ذخیر آهن در بدن است. این تست برای افرادی که هماتوکریت وهموگلوبین پایینی دارند، تجویز میشود.
آزمایش F.PSA یعنی چه؟
نام کامل: Prostate Specific Antigen (PSA) Free
توضیحات: از این آزمایش جهت غربالگری مردان برای ابتلا به سرطان پروستات استفاده میشود.
PSA در برگه آزمایش یعنی چه؟
نام کامل: Prostate-Specific Antigen
توضیحات: این تست از رایجترین آزمایشها برای تشخیص سرطان پروستات است. این آزمایش معمولا از ۵۰ سالگی به بعد به مردان توصیه میشود و آگاهی از مقدار نرمال PSA برای مردان بسیار مهم است.
آزمایش BHCG چیست؟
نام کامل: beta-hCG blood test
توضیحات: این تست به عنوان آزمایش بارداریشناخته شده است. BHCG هورمونی است که با شروع بارداری بهوسیله جفت در بدن مادر تولید میشود.
آزمایش DHEA چه کاربردی دارد؟
نام کامل: DHEA-sulfate
توضیحات: آزمایش DHEA با نام دهیدروپیاندروسترون معرفی شده است. دهیدروپیاندروسترون هورمونی است که توسط غدد فوق کلیوی در بدن تولید میشود. آنها به بروز صفات مردانه کمک میکنند. با این حال در بدن زنان نیز وجود دارد. با استفاده از نتایج تست، عملکرد غدد فوق کلیوی مورد بررسی قرار خواهد گرفت. این تست برای زنانی که دارای صفات مردانه هستند، تجویز میشود.
آزمایش AF چیست؟
نام کامل: Alpha Feto
توضیحات: شاخصی است که به تشخیص بیماریهای کبد کمک میکند.
آزمایش CEA چه کاربردی دارد؟
نام کامل: Carcinoembryonic Antigen
توضیحات: آزمایش CEA به تشخیص سرطان در بدن کمک میکند.
آزمایش CA125
نام کامل: Cancer Antigen 125 (CA125)
توضیحات: آزمایش CA125 برای تشخیص سرطان تخمدان تجویز میشود.
آزمایش CA15-3
نام کامل: Cancer Antigen-Breast
توضیحات: آزمایش CA15-3 برای تشخیص سرطان سینه تجویز میشود.
آزمایش
CA19-9
نام کامل: CA19-9 Tumor Marker
توضیحات: آزمایش CA19-9 در تشخیص برخی از انواع سرطان مورد استفاده قرار میگیرد.
علائم اختصاری آزمایش خون (ایمونولوژی و ویروس شناسی)
Anti TPO در آزمایش خون چیست؟
نام کامل: Antithyroid Peroxidase Antibody (Anti-TPO)
توضیحات: آزمایش Anti TPO برای تشخیص بیماریهای تیروئید مورد استفاده قرار میگیرد. از جمله این بیماریها میتوان به موارد زیر اشاره کرد: تیروئیدیت هاشیموتو و بیماری گریوز.
آزمایش Anti CCP یعنی چه؟
نام کامل: Cyclic Citrullinated Peptide Antibody
توضیحات: آزمایش Anti CCP به منظور تشخیص بیماری آرتریت روماتوئید (RA) تجویز خواهد شد. این بیماری منجر به تخریب مفاصل بدن خواهد شد.
آزمایش Anti DNA چیست؟
نام کامل: Anti-double stranded DNA
توضیحات: این تست با هدف، تشخیص و بررسیبیماری لوپوس اریتماتوز سیستمیک (SLE) تجویز میشود.
ANA در آزمایش خون چیست؟
نام کامل: Antinuclear Antibody
توضیحات: آزمایش ANA در تشخیص این بیماریها مورد استفاده قرار میگیرد: سندرم شوگرن (Sjogren)،روماتیسم، لوپوس و برخی از بیماریهای خود ایمنی.
HBS Ag در آزمایش خون به چه معناست؟
نام کامل: Hepatitis B Virus Surface Antigen (HBs Ag)
توضیحات: آزمایش HBS Ag در تشخیص بیماریهپاتیت B مورد استفاده قرار میگیرد.
آزمایش هپاتیت نیز میتواند با علائم اختصاری HCV در برگه آزمایش نمایش داده شود.
آزمایش HIV چیست؟
نام کامل: Human Immune deficiency Virus
توضیحات: آزمایش ایدز مربوط به تشخیص بیماری مربوط به HIV و ایدز انجام میشود.
آزمایش HTLV چیست؟
نام کامل: HumanT-cell lymphotropic virus type1
توضیحات: این تست برای تشخیص و پایش یک بیماری عفونی مشابه با ایدز است.
HCV در آزمایش خون یعنی چه؟
نام کامل: HCV Quantitative Real-Time Reverse Transcription PCR
توضیحات: آزمایش HCV، در تشخیص بیماریهپاتیت C مورد توجه قرار میگیرد.
CRP در آزمایش خون نشانه چیست؟
نام کامل: C-Reactive Protein
توضیحات: این شاخص مربوط به پروتئین CRP است که توسط کبد تولید میشود. زمانی که در بدن عفونت یا التهابی وجود داشته باشد، سطح این شاخص تغییر خواهد کرد. از جمله این عفونتها میتوان به موارد زیر اشاره کرد. سپسیس که نوعی عفونت باکتریایی است. عفونتهای التهابی روده که میتواند باعث ناراحتی و خونریزیهای گوارشی شود و استئومیلیت که نوعی عفونت استخوانی است.
Wright در آزمایش خون به چه معناست؟
توضیحات: تست رایت در تشخیص تب مالت کاربرد دارد. این بیماری بین انسان و دام مشترک بوده و تحت عنوان بروسلوز نیز خوانده میشود.
آزمایش RF چیست؟
نام کامل: Rheumatoid Arthritis (RA) factor
توضیحات: آزمایش RF برای تشخیص بیماری آرتریت روماتوئید تجویز خواهد شد. این فاکتور در بیماریهای عفونی زیر نیز دیده میشود: برونشیت، آسم، مولتیپل میلوما (نوعی سرطان در ارتباط با سلولهای پلاسما)، سیروز کبدی، اندوکاردیت باکتریایی حاد (التهاب دورن شامه قلب)، لوپوس و ... .
آزمایش Widal چیست؟
توضیحات: آزمایش Widal در تشخیص تب تیفوئید کاربرد دارد.
آزمایش VDRL چیست؟
نام کامل: Syphilis detection test
توضیحات: این تست مربوط به تشخیص بیماریسفلیس است.
آزمایش PPD Test یعنی چه؟
نام کامل: Tuberculin Skin Test; Interferon Gamma Release Assays
توضیحات: تست توبرکولین برای تشخیص بیماری سل مورد استفاده قرار میگیرد.
آزمایش ASO نشانه چیست؟
نام کامل: Anti-streptolysin O
توضیحات: از نتایج آزمایش ASO برای تشخیص بیماریهای رماتیسم قلبی و گلمرونفریت حاد (التهاب مویرگهای کلیه) استفاده خواهد شد. عامل این بیماریهای عفونی باکتری استرپتوکوک است.
همچنین با آزمایش گروه خونی نیز میتوانید به راحتی از گروه خونی خود باخبر شوید.
شما میتوانید جهت کسب اطلاعات بیشتر در مورد نحوه انجام انواع آزمایش و نتیجه آن بر روی دکمه تماس زیر کلیک کنید تا کارشناسان ما شما را راهنمایی کنند.
علائم اختصاری آزمایش خون غربالگری سه ماهه اول بارداری
آزمایش PAPP-A یعنی چه؟
توضیحات: این آزمایش مربوط به پروتئینی به نام PAPP-A است که در دوران بارداری به وسیله جفت ترشح میشود. این پروتئین منجر به رشد زودرس جفت و تشکیل بستر جفت خواهد شد. این تست در سه ماهه اول بارداری و در بین هفتههای ۱۱ تا ۱۳ انجام میشود. سطح پایین این پروتئین میتواند منجر به بروز اختلالات زیر میشود: زایمان زودرس، سقط جنین، فشار خون حاملگی، مسمومیت بارداری، تولد نوزادان با وزن کم و سندروم داون.
علائم اختصاری آزمایش خون غربالگری سه ماهه دوم بارداری
آزمایش Inhibin A چیست؟
توضیحات: این آزمایش جزء تستهای غربالگری بوده و بعد هفته ۱۴ بارداری انجام خواهد شد. بالا بودن این شاخص میتواند هشداری برای بروز فشار خون بالا یا همان پره اکلامپسی است. همچنین این تست در تشخیص سندرم داون، ترنر و تیروزومی ۱۳ و ۱۸ کاربرد دارد.
آزمایش HCG (یا همان هورمون بارداری)
نام کامل: Human Chorionic Gonadotropin
آزمایش AFP (آلفا فیتو پروتئین)
نام کامل: Tumor Marker Alpha-Fetoprotein
توضیحات: این تست در تشخیص سندروم داون مورد در کنار سایر آزمایشهای غربالگری مورد استفاده قرار میگیرد.
آزمایش (unconjugated Estradiol)UE3
نام کامل: Tumor Marker Alpha-Fetoprotein
توضیحات: از این تست غربالگری تحت عنوان مارکر مرگ جنین نیز یاد میشود. این آزمایش در کنار سایر تستهای دیگر در تشخیص اختلالات کروموزومی و ارزیابی اختلالات طناب عصبی کاربرد دارد.
نگارش و گردآورنده: رضا رحیمی



















































 رضا رحیمی Reza Rahimi دانشجوی بورسیه فول فاند دکترای دامپزشکی دانشگاه دولتی آتاتورک ترکیه، لیدر آموزشی دانشکاه مرکز زبان ترکی استانبولی، مدیر تلگرام بورسیه تحصیلی ترکیه بورسلاری، پیج اینستاگرام TAisizburs،نویسنده در روزنامه https://www.kurtulusgazetesi.com کشور ترکیه، علاقمند به حوزه دامپزشکی،حامی حیوانات وعلاقمندبه دانش رشته پزشکی دارنده حکم امدادگر درجه سوم سازمان جمعیت هلال احمر ایران،عضو سازمان جمعیت هلال احمر ترکیه،عضو هیئت مدیره و مدیر پروژه و منابع سازمان جوانان هلال احمر استان ارزروم ترکیه، فعال در نشر دانستنی های علم پزشکی و بهداشت و سلامت،سفیر بهداشت مدرسه، نویسنده کتاب با عنوان های «مراقبت از بیماریهای اسکلتی، عضلانی مفصلی دیسک گردن، کمر و درد زانو» و «داروشناسی و نسخه خوانی در داروخانه» و «آشنایی با فوریتهای پزشکی و امداد ونجات» کتابهای در دست تألیف و زیر چاپ «رفتارشناسی و روانشناسی حیوانات»، «مکالمه و آموزش ترکی استانبولی» «ترکیه گهواره فرهنگ و و تمدن جاذبه های گردشگری و سرمایه گذاری» «نگاهی نوین به فناوری های نوین در صنعت دام و طیور» و مقاله در حوزه سلامت،صلح جهانی، دارنده رتبه ممتاز دانش آموزی، عاشق زبان ترکی استانبولی، دارنده مقام اول مسابقات دانش آموزی قرآن و حدیث،کسب مقام اول مسابقات نهجالبلاغه، علاقمند به ورزش های رزمی، دارنده چندین مقام اولی ورزشی و مدال، طلا، نقره و برنز و دیپلم رزمی،علاقمند به شعر و رمان، طبیعتگردی
رضا رحیمی Reza Rahimi دانشجوی بورسیه فول فاند دکترای دامپزشکی دانشگاه دولتی آتاتورک ترکیه، لیدر آموزشی دانشکاه مرکز زبان ترکی استانبولی، مدیر تلگرام بورسیه تحصیلی ترکیه بورسلاری، پیج اینستاگرام TAisizburs،نویسنده در روزنامه https://www.kurtulusgazetesi.com کشور ترکیه، علاقمند به حوزه دامپزشکی،حامی حیوانات وعلاقمندبه دانش رشته پزشکی دارنده حکم امدادگر درجه سوم سازمان جمعیت هلال احمر ایران،عضو سازمان جمعیت هلال احمر ترکیه،عضو هیئت مدیره و مدیر پروژه و منابع سازمان جوانان هلال احمر استان ارزروم ترکیه، فعال در نشر دانستنی های علم پزشکی و بهداشت و سلامت،سفیر بهداشت مدرسه، نویسنده کتاب با عنوان های «مراقبت از بیماریهای اسکلتی، عضلانی مفصلی دیسک گردن، کمر و درد زانو» و «داروشناسی و نسخه خوانی در داروخانه» و «آشنایی با فوریتهای پزشکی و امداد ونجات» کتابهای در دست تألیف و زیر چاپ «رفتارشناسی و روانشناسی حیوانات»، «مکالمه و آموزش ترکی استانبولی» «ترکیه گهواره فرهنگ و و تمدن جاذبه های گردشگری و سرمایه گذاری» «نگاهی نوین به فناوری های نوین در صنعت دام و طیور» و مقاله در حوزه سلامت،صلح جهانی، دارنده رتبه ممتاز دانش آموزی، عاشق زبان ترکی استانبولی، دارنده مقام اول مسابقات دانش آموزی قرآن و حدیث،کسب مقام اول مسابقات نهجالبلاغه، علاقمند به ورزش های رزمی، دارنده چندین مقام اولی ورزشی و مدال، طلا، نقره و برنز و دیپلم رزمی،علاقمند به شعر و رمان، طبیعتگردی